 |
| Oltre 1000 articoli sottoposti a Peer Reviewed Sulle Lesioni da “Vaccino Covi" |
Abbiamo voluto mettere a disposizione di tutti un database facile da consultare e con immagini eloquenti che possano mettere chiunque in condizione di fugare ogni dubbio sulla reale portata di quanto un manipolo di criminali politici e sociali ha immesso sul mercato imponendolo a miliardi di persone.
1000 Articoli Sottoposti a Peer Reviewed Sulle Lesioni da “Vaccino“
Ecco una biblioteca organizzata di oltre mille articoli sottoposti a revisione paritaria che dimostrano che i “vaccini” Covid-19 sono dannosi.
Si tratta di una biblioteca organizzata e definitiva che permette di potenziare la ricerca, sostenere le cause legali, supportare le accuse penali o attuare un cambiamento politico. È anche una prova abbondante per tutti coloro che continuano a credere alle affermazioni “sicure ed efficaci”, ma sono disposti a guardare le prove. Vi invitiamo a mettere tra i preferiti e a condividere questa pagina per un riferimento continuo.
Grazie alla comunità di CovidVaccineInjuries.com per le loro ricerche astronomiche che hanno permesso di creare le basi di questa risorsa visualizzata e indicizzata.
Miocardite
Include i termini: Reazioni infiammatorie del cuore e miocardio. Infiammazione del muscolo cardiaco (miocardio). L’infiammazione può ridurre la capacità di pompaggio del cuore e causare ritmi cardiaci rapidi o irregolari (aritmie). I segni e i sintomi della miocardite includono dolore al petto, affaticamento, respiro corto e battiti cardiaci rapidi o irregolari. In una piccola percentuale di casi, le persone affette da miocardite possono essere a rischio di morte improvvisa dopo un’attività intensa. Alcuni soggetti affetti da miocardite possono richiedere un intervento chirurgico al cuore o un trapianto di cuore in età avanzata.

La lista dei 228 documenti medici in materia
- Miocardite dopo la vaccinazione con mRNA contro SARS-CoV-2, una serie di casi: https://www.sciencedirect.com/science/article/pii/S2666602221000409
- Miocardite dopo immunizzazione con vaccini mRNA COVID-19 in membri delle forze armate statunitensi. Questo articolo riporta che in “23 pazienti di sesso maschile, inclusi 22 militari precedentemente sani, la miocardite è stata identificata entro 4 giorni dalla ricezione del vaccino”: https://jamanetwork.com/journals/jamacardiology/fullarticle/2781601
- Associazione di miocardite con il vaccino COVID-19 a RNA messaggero BNT162b2 in una serie di casi di bambini: https://pubmed.ncbi.nlm.nih.gov/34374740/
- Miocardite acuta sintomatica in sette adolescenti dopo la vaccinazione Pfizer-BioNTech COVID-19: https://pediatrics.aappublications.org/content/early/2021/06/04/peds.2021-052478
- Miocardite e pericardite dopo la vaccinazione con mRNA COVID-19: considerazioni pratiche per gli operatori sanitari: https://www.sciencedirect.com/science/article/pii/S0828282X21006243
- Miocardite, pericardite e cardiomiopatia dopo la vaccinazione COVID-19: https://www.sciencedirect.com/science/article/pii/S1443950621011562
- Miocardite con vaccini mRNA COVID-19: https://www.ahajournals.org/doi/pdf/10.1161/CIRCULATIONAHA.121.056135
- Miocardite e pericardite dopo la vaccinazione COVID-19: https://jamanetwork.com/journals/jama/fullarticle/2782900
- Miocardite temporaneamente associata alla vaccinazione COVID-19: https://www.ahajournals.org/doi/pdf/10.1161/CIRCULATIONAHA.121.055891 .
- Vaccinazione COVID-19 associata a miocardite negli adolescenti: https://pediatrics.aappublications.org/content/pediatrics/early/2021/08/12/peds.2021- 053427.full.pdf
- Miocardite acuta dopo la somministrazione del vaccino BNT162b2 contro COVID-19: https://pubmed.ncbi.nlm.nih.gov/33994339/
- Associazione temporale tra il vaccino COVID-19 Ad26.COV2.S e la miocardite acuta: caso clinico e revisione della letteratura: https://www.sciencedirect.com/science/article/pii/S1553838921005789
- Miocardite indotta da vaccino COVID-19: un caso clinico con revisione della letteratura: https://www.sciencedirect.com/science/article/pii/S1871402121002253
- Potenziale associazione tra vaccino COVID-19 e miocardite: risultati clinici e CMR: https://www.sciencedirect.com/science/article/pii/S1936878X2100485X
- Recidiva di miocardite acuta temporaneamente associata alla ricezione del vaccino contro la malattia da mRNA del coronavirus 2019 (COVID-19) in un adolescente maschio: https://www.sciencedirect.com/science/article/pii/S002234762100617X
- Miocardite fulminante e iperinfiammazione sistemica temporaneamente associate alla vaccinazione con mRNA BNT162b2 COVID-19 in due pazienti: https://www.sciencedirect.com/science/article/pii/S0167527321012286 .
- Miocardite acuta dopo la somministrazione del vaccino BNT162b2: https://www.sciencedirect.com/science/article/pii/S2214250921001530
- Miocardite linfoistocitica dopo la vaccinazione con il vettore virale COVID-19 Ad26.COV2.S: https://www.sciencedirect.com/science/article/pii/S2352906721001573
- Miocardite dopo la vaccinazione con BNT162b2 in un maschio sano: https://www.sciencedirect.com/science/article/pii/S0735675721005362
- Miocardite acuta dopo la vaccinazione Comirnaty (Pfizer) in un maschio sano con precedente infezione da SARS-CoV-2: https://www.sciencedirect.com/science/article/pii/S1930043321005549
- Miocardite acuta dopo la vaccinazione con il mRNA di SARS-CoV-2 mRNA-1273: https://www.sciencedirect.com/science/article/pii/S2589790X21001931
- Miocardite acuta dopo la vaccinazione SARS-CoV-2 in un uomo di 24 anni: https://www.sciencedirect.com/science/article/pii/S0870255121003243
- Una serie di pazienti con miocardite dopo la vaccinazione contro SARS-CoV-2 con mRNA-1279 e BNT162b2: https://www.sciencedirect.com/science/article/pii/S1936878X21004861
- Vaccinazione con mRNA COVID-19 e miocardite: https://pubmed.ncbi.nlm.nih.gov/34268277/
- Vaccino COVID-19 e miocardite: https://pubmed.ncbi.nlm.nih.gov/34399967/
- Epidemiologia e caratteristiche cliniche della miocardite/pericardite prima dell’introduzione del vaccino mRNA COVID-19 nei bambini coreani: uno studio multicentrico https://search.bvsalud.org/global-literature-on- novel-coronavirus-2019-ncov/resourc e /it/covidwho-1360706 .
- Vaccini COVID-19 e miocardite: https://pubmed.ncbi.nlm.nih.gov/34246566/
- vaccini COVID-19 basati su mRNA https://www.cureus.com/articles/61030-myocarditis-and-other-cardiovascolare-complications-of-the-mrna-based-covid- Miocardite e altre complicanze cardiovascolari dei 19-vaccini
- vaccini COVID-19 basati su mRNA https://www.cureus.com/articles/61030-myocarditis-and-other-cardiovascolare-complications-of-the-mrna-based-covid- Miocardite e altre complicanze cardiovascolari dei 19-vaccini
- Miocardite, pericardite e cardiomiopatia dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34340927/
- Miocardite con vaccini mRNA covid-19: https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.121.056135
- Associazione della miocardite con il vaccino mRNA COVID-19 nei bambini: https://media.jamanetwork.com/news-item/association-of-myocarditis-with-mrna-co vid-19- vaccine-in-children/
- Associazione di miocardite con il vaccino a RNA messaggero COVID-19 BNT162b2 in una serie di casi di bambini: https://jamanetwork.com/journals/jamacardiology/fullarticle/2783052
- Miocardite dopo immunizzazione con vaccini mRNA COVID-19 in membri dell’esercito statunitense: https://jamanetwork.com/journals/jamacardiology/fullarticle/2781601%5C
- Miocardite che si verifica dopo l’immunizzazione con vaccini COVID-19 basati su mRNA di COVID-19: https://jamanetwork.com/journals/jamacardiology/fullarticle/2781600
- Miocardite successiva all’immunizzazione con mRNA di Covid-19: https://www.nejm.org/doi/full/10.1056/NEJMc2109975
- Pazienti con miocardite acuta dopo la vaccinazione con mRNA COVID-19: https://jamanetwork.com/journals/jamacardiology/fullarticle/2781602
- Miocardite associata alla vaccinazione con mRNA COVID-19: https://pubs.rsna.org/doi/10.1148/radiol.2021211430
- Miocardite acuta sintomatica in 7 adolescenti dopo la vaccinazione Pfizer-BioNTech COVID-19: https://pediatrics.aappublications.org/content/148/3/e2021052478
- casi: https://jcmr-biomedcentral.com/articles/10.1186/s12968-021-00795-4 Risultati della risonanza magnetica cardiovascolare in pazienti giovani adulti con miocardite acuta dopo la vaccinazione con mRNA COVID-19: una serie di
- Guida clinica per giovani con miocardite e pericardite dopo la vaccinazione con mRNA COVID-19 https://www.cps.ca/en/documents/position/clinical-guidance-for-youth-with-myocarditis-and-pericarditis :
- Imaging cardiaco della miocardite acuta dopo la vaccinazione con mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34402228/
- Rapporto su un caso: miocardite acuta dopo la seconda dose di vaccino mRNA mRNA-1273 SARS-CoV-2: https://academic.oup.com/ehjcr/article/5/8/ytab319/6339567
- Miocardite/pericardite associata al vaccino COVID-19: https://science.gc.ca/eic/site/063.nsf/eng/h_98291.html
- La nuova piattaforma vaccinale contro l’mRNA del COVID-19 e la miocardite: indizi sul possibile meccanismo sottostante: https://pubmed.ncbi.nlm.nih.gov/34312010/
- Miocardite associata alla vaccinazione COVID-19: risultati ecocardiografici, tomografici cardiaci e di risonanza magnetica: https://www.ahajournals.org/doi/10.1161/CIRCIMAGING.121.013236
- Valutazione approfondita di un caso di presunta miocardite dopo la seconda dose di vaccino mRNA anti-COVID-19: https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.121.056038
- Presenza di miocardite acuta simil-infartuale dopo la vaccinazione COVID-19: solo una coincidenza accidentale o piuttosto una miocardite autoimmune associata alla vaccinazione?: https://pubmed.ncbi.nlm.nih.gov/34333695/
- Recidiva di miocardite acuta temporaneamente associata alla ricezione del vaccino contro la malattia da mRNA del coronavirus 2019 (COVID-19) in un adolescente maschio: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8216855/
- Miocardite dopo la vaccinazione SARS-CoV-2: una reazione indotta dal vaccino?: https://pubmed.ncbi.nlm.nih.gov/34118375/
- Miocardite autolimitata che si presenta con dolore toracico e sopraslivellamento del tratto ST negli adolescenti dopo la vaccinazione con il vaccino mRNA BNT162b2: https://pubmed.ncbi.nlm.nih.gov/34180390/
- Miocardite linfocitica confermata tramite biopsia dopo la prima vaccinazione con mRNA per il COVID-19 in un uomo di 40 anni: rapporto di un caso: https://pubmed.ncbi.nlm.nih.gov/34487236/
- Miocardite e altre complicanze cardiovascolari dei vaccini COVID-19 basati su mRNA: https://pubmed.ncbi.nlm.nih.gov/34277198/
- Rapporto su un caso: miocardite acuta dopo la seconda dose del vaccino SARS-CoV-2 mRNA-1273 mRNA-1273: https://pubmed.ncbi.nlm.nih.gov/34514306/
- Infarto miocardico acuto entro 24 ore dalla vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34364657/ .
- miocardite fulminante e iperinfiammazione sistemica temporalmente associate alla vaccinazione con mRNA BNT162b2 COVID-19 in due pazienti: https://pubmed.ncbi.nlm.nih.gov/34416319/ .
- Miocardite linfoistocitaria dopo la vaccinazione con il vettore virale COVID-19 Ad26.COV2.S: https://pubmed.ncbi.nlm.nih.gov/34514078/
- Miocardite associata alla vaccinazione con mRNA SARS-CoV-2 in bambini di età compresa tra 12 e 17 anni: analisi stratificata di un database nazionale: https://www.medrxiv.org/content/10.1101/2021.08.30.21262866v1
- Una segnalazione di eventi avversi di miocardite nel Vaccine Adverse Event Reporting System degli Stati Uniti. (VAERS) in associazione con farmaci biologici iniettabili COVID-19: https://pubmed.ncbi.nlm.nih.gov/34601006/
- Questo studio conclude che: “Il vaccino è stato associato ad un eccesso di rischio di miocardite (da 1 a 5 eventi per 100.000 persone). Il rischio di questo evento avverso potenzialmente grave e di molti altri eventi avversi gravi è aumentato sostanzialmente dopo l’infezione da SARS-CoV-2”: https://www.nejm.org/doi/full/10.1056/NEJMoa2110475
- Miocardite associata alla vaccinazione con mRNA SARS-CoV-2 in bambini di età compresa tra 12 e 17 anni: analisi stratificata di un database nazionale: https://www.medrxiv.org/content/10.1101/2021.08.30.21262866v1 .
- Epidemiologia della miocardite/pericardite acuta negli adolescenti di Hong Kong dopo la co-vaccinazione: https://academic.oup.com/cid/advance-article-abstract/doi/10.1093/cid/ciab989/644 5179 .
- Miocardite dopo il vaccino mRNA della malattia da coronavirus 2019: una serie di casi e determinazione del tasso di incidenza: https://academic.oup.com/cid/advance-article/doi/10.1093/cid/ciab926/6420408
- Miocardite e pericardite dopo la vaccinazione COVID-19: disuguaglianze di età e tipologie di vaccino: https://www.mdpi.com/2075-4426/11/11/1106
- Epidemiologia e caratteristiche cliniche della miocardite/pericardite prima dell’introduzione del vaccino mRNA COVID-19 nei bambini coreani: uno studio multicentrico: https://pubmed.ncbi.nlm.nih.gov/34402230/
- Fare luce sulla miocardite e sulla pericardite post-vaccinazione nei destinatari del vaccino COVID-19 e non-COVID-19: https://pubmed.ncbi.nlm.nih.gov/34696294/
- Miocardite dopo il vaccino mRNA COVID-19: https://journals.lww.com/pec- online/Abstract/2021/11000/Myocarditis_Following_ mRNA_COVID_19_Vaccine.9.aspx .
- Miocardite a seguito del vaccino mRNA BNT162b2 mRNA Covid-19 in Israele: https://pubmed.ncbi.nlm.nih.gov/34614328/ .
- Miocardite, pericardite e cardiomiopatia in seguito alla vaccinazione COVID-19: https://www.heartlungcirc.org/article/S1443-9506(21)01156-2/fulltext
- Miocardite e altre complicanze cardiovascolari dei vaccini COVID-19 basati su mRNA di COVID-19: https://pubmed.ncbi.nlm.nih.gov/34277198/
- Possibile associazione tra vaccino COVID-19 e miocardite: risultati clinici e CMR: https://pubmed.ncbi.nlm.nih.gov/34246586/
- Miocardite da ipersensibilità e vaccini COVID-19: https://pubmed.ncbi.nlm.nih.gov/34856634/ .
- Miocardite grave associata al vaccino COVID-19: zebra o unicorno?: https://www.internationaljournalofcardiology.com/article/S0167-5273(21)01477-7/fulltext .
- Infarto miocardico acuto e miocardite dopo la vaccinazione COVID-19: https://www.ncbi.nlm.nih.gov/labs/pmc/articles/PMC8522388/
- Miocardite dopo la vaccinazione contro il Covid-19 in una grande organizzazione sanitaria: https://www.nejm.org/doi/10.1056/NEJMoa2110737
- Associazione tra miocardite e vaccino COVID-19 con RNA messaggero BNT162b2 in una serie di casi di bambini: https://jamanetwork.com/journals/jamacardiology/fullarticle/2783052
- Sospetto clinico di miocardite temporaneamente correlato alla vaccinazione COVID-19 in adolescenti e giovani adulti: https://www.ahajournals.org/doi/abs/10.1161/CIRCULATIONAHA.121.056583?url_ver=Z39.88- 2003&rfr_id=ori:rid:crossref .org&rfr_dat=cr_pub%20%200pubmed
- Mimetismo STEMI: miocardite focale in un paziente adolescente dopo la vaccinazione con mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34756746/
- Miocardite e pericardite in associazione alla vaccinazione con mRNA COVID-19: casi da un centro regionale di farmacovigilanza: https://www.ncbi.nlm.nih.gov/labs/pmc/articles/PMC8587334/
- Miocardite dopo vaccini mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34546329/ .
- Pazienti con miocardite acuta dopo la vaccinazione con mRNA COVID-19: https://jamanetwork.com/journals/jamacardiology/fullarticle/2781602 .
- Miocardite dopo la vaccinazione contro il COVID-19: una serie di casi: https://www.sciencedirect.com/science/article/pii/S0264410X21011725?via%3Dihub .
- Miocardite associata alla vaccinazione COVID-19 negli adolescenti: https://publications.aap.org/pediatrics/article/148/5/e2021053427/181357
- Risultati della miocardite sulla risonanza magnetica cardiaca dopo la vaccinazione con mRNA COVID-19 negli adolescenti: https://pubmed.ncbi.nlm.nih.gov/34704459/
- Miocardite dopo la vaccinazione COVID-19: studio di risonanza magnetica: https://academic.oup.com/ehjcimaging/advance-article/doi/10.1093/ehjci/jeab230/6 421640 .
- Miocardite acuta dopo la somministrazione della seconda dose di vaccino BNT162b2 COVID-19: https://www.ncbi.nlm.nih.gov/labs/pmc/articles/PMC8599115/
- Miocardite dopo la vaccinazione COVID-19: https://www.sciencedirect.com/science/article/pii/S2352906721001603
- Rapporto di un caso: probabile miocardite dopo vaccino mRNA Covid-19 in un paziente con cardiomiopatia aritmogena del ventricolo sinistro: https://pubmed.ncbi.nlm.nih.gov/34712717/ .
- Miocardite acuta dopo la somministrazione del vaccino BNT162b2 contro COVID-19: https://www.revespcardiol.org/en-linkresolver-acute-myocarditis-after-administration-bnt162b2- S188558572100133X .
- Miocardite associata alla vaccinazione con mRNA COVID-19: https://pubs.rsna.org/doi/10.1148/radiol.2021211430
- Miocardite acuta dopo la vaccinazione COVID-19: un caso clinico: https://www.sciencedirect.com/science/article/pii/S0248866321007098
- Miopericardite acuta dopo la vaccinazione COVID-19 negli adolescenti: https://pubmed.ncbi.nlm.nih.gov/34589238/ .
- Perimiocardite negli adolescenti dopo la vaccinazione Pfizer-BioNTech COVID-19: https://academic.oup.com/jpids/article/10/10/962/6329543 .
- Miocardite acuta associata alla vaccinazione anti-COVID-19: https://ecevr.org/DOIx.php? id=10.7774/cevr.2021.10.2.196 .
- Miocardite associata alla vaccinazione COVID-19: risultati ecocardiografici, TC cardiaci e MRI: https://pubmed.ncbi.nlm.nih.gov/34428917/ .
- Miocardite acuta sintomatica in 7 adolescenti dopo la vaccinazione Pfizer-BioNTech COVID-19: https://pubmed.ncbi.nlm.nih.gov/34088762/ .
- Miocardite e pericardite negli adolescenti dopo la prima e la seconda dose di vaccini mRNA COVID-19: https://academic.oup.com/ehjqcco/advance-article/doi/10.1093/ehjqcco/qcab090/64 42104 .
- Vaccino anti-COVID 19 per gli adolescenti. Preoccupazione per miocardite e pericardite: https://www.mdpi.com/2036-7503/13/3/61 .
- Imaging cardiaco della miocardite acuta dopo la vaccinazione con mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34402228/
- Miocardite temporaneamente associata alla vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34133885/
- Miocardite acuta associata alla vaccinazione COVID-19: rapporto di un caso: https://www.ncbi.nlm.nih.gov/labs/pmc/articles/PMC8639400/
- Miocardite conseguente alla vaccinazione con RNA messaggero COVID-19: una serie di casi giapponesi: https://pubmed.ncbi.nlm.nih.gov/34840235/ .
- Miocardite nel contesto di una recente vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34712497/ .
- Miocardite acuta dopo una seconda dose di vaccino mRNA COVID-19: rapporto di due casi: https://www.clinicalimaging.org/article/S0899-7071(21)00265-5/fulltext .
- Prevalenza di trombocitopenia, anticorpi anti-fattore piastrinico 4 e D-dimero elevato nei thailandesi dopo la vaccinazione con ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34568726/
- Epidemiologia della miocardite/pericardite acuta negli adolescenti di Hong Kong dopo la co-vaccinazione: https://academic.oup.com/cid/advance-article-abstract/doi/10.1093/cid/ciab989/6445179
- Miocardite dopo il vaccino mRNA della malattia da coronavirus 2019: una serie di casi e determinazione del tasso di incidenza: https://academic.oup.com/cid/advance-article/doi/10.1093/cid/ciab926/6420408 .
- Miocardite e pericardite dopo la vaccinazione COVID-19: disuguaglianze di età e tipologie di vaccino: https://www.mdpi.com/2075-4426/11/11/1106
- Epidemiologia e caratteristiche cliniche della miocardite/pericardite prima dell’introduzione del vaccino mRNA COVID-19 nei bambini coreani: uno studio multicentrico: https://pubmed.ncbi.nlm.nih.gov/34402230/
- Fare luce sulla miocardite e sulla pericardite post-vaccinazione nei destinatari del vaccino COVID-19 e non-COVID-19: https://pubmed.ncbi.nlm.nih.gov/34696294/
- Epidemiologia della miocardite/pericardite acuta negli adolescenti di Hong Kong dopo la co-vaccinazione: https://pubmed.ncbi.nlm.nih.gov/34849657/ .
- Morte improvvisa indotta da miocardite dopo la vaccinazione con mRNA BNT162b2 COVID-19 in Corea: rapporto di un caso incentrato sui risultati istopatologici: https://pubmed.ncbi.nlm.nih.gov/34664804/
- Miocardite acuta dopo la vaccinazione con mRNA COVID-19 negli adulti di età pari o superiore a 18 anni: https://pubmed.ncbi.nlm.nih.gov/34605853/
- Recidiva di miocardite acuta temporaneamente associata alla ricezione del vaccino contro la malattia mRNA del coronavirus 2019 (COVID-19) in un maschio adolescente: https://pubmed.ncbi.nlm.nih.gov/34166671/
- Giovane maschio con miocardite dopo la vaccinazione mRNA mRNA-1273 per la malattia da coronavirus-2019 (COVID-19): https://pubmed.ncbi.nlm.nih.gov/34744118/
- Miocardite acuta dopo la vaccinazione SARS-CoV-2 in un maschio di 24 anni: https://pubmed.ncbi.nlm.nih.gov/34334935/ .
- Immagini PET digitali Ga-DOTATOC di infiltrati di cellule infiammatorie nella miocardite dopo la vaccinazione con COVID-19: https://pubmed.ncbi.nlm.nih.gov/34746968/
- Presenza di miocardite acuta simil-infartuale dopo la vaccinazione con COVID-19: solo una coincidenza accidentale o piuttosto una miocardite autoimmune associata alla vaccinazione?”: https://pubmed.ncbi.nlm.nih.gov/34333695/ .
- Miocardite autolimitata che si presenta con dolore toracico e sopraslivellamento del tratto ST negli adolescenti dopo la vaccinazione con il vaccino mRNA BNT162b2: https://pubmed.ncbi.nlm.nih.gov/34180390/
- Miocardite in seguito all’immunizzazione con vaccini mRNA COVID-19 in membri delle forze armate statunitensi: https://pubmed.ncbi.nlm.nih.gov/34185045/
- Miocardite dopo la vaccinazione BNT162b2 in un maschio sano: https://pubmed.ncbi.nlm.nih.gov/34229940/
- Miocardite acuta dopo la vaccinazione con mRNA SARS-CoV-2 mRNA-1273: https://pubmed.ncbi.nlm.nih.gov/34308326/ .
- Miocardite linfocitica confermata tramite biopsia dopo la prima vaccinazione con mRNA di COVID-19 in un uomo di 40 anni: rapporto di un caso: https://pubmed.ncbi.nlm.nih.gov/34487236/
- Imaging multimodale e istopatologia in un giovane che presenta miocardite linfocitaria fulminante e shock cardiogeno dopo la vaccinazione con mRNA-1273: https://pubmed.ncbi.nlm.nih.gov/34848416/
- Miocardite acuta dopo la vaccinazione Comirnaty in un maschio sano con precedente infezione da SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34367386/
- Miocardite acuta in un giovane adulto due giorni dopo la vaccinazione con Pfizer: https://pubmed.ncbi.nlm.nih.gov/34709227/
- Rapporto su un caso: miocardite acuta fulminante e shock cardiogeno dopo la vaccinazione con coronavirus a RNA messaggero nel 2019 che richiedeva rianimazione cardiopolmonare extracorporea: https://pubmed.ncbi.nlm.nih.gov/34778411/
- Miocardite acuta dopo la vaccinazione contro il coronavirus del 2019: https://pubmed.ncbi.nlm.nih.gov/34734821/
- Una serie di pazienti con miocardite dopo la vaccinazione contro SARS-CoV-2 con mRNA-1279 e BNT162b2: https://pubmed.ncbi.nlm.nih.gov/34246585/
- Miocardite acuta definita dopo la vaccinazione con l’mRNA 2019 della malattia da coronavirus: https://pubmed.ncbi.nlm.nih.gov/34866122/
- Disfunzione sistolica biventricolare nella miocardite acuta dopo la vaccinazione SARS-CoV-2 mRNA-1273: https://pubmed.ncbi.nlm.nih.gov/34601566/
- Miocardite a seguito della vaccinazione COVID-19: studio MRI: https://pubmed.ncbi.nlm.nih.gov/34739045/ .
- Miocardite acuta dopo la vaccinazione COVID-19: rapporto sul caso: https://docs.google.com/document/d/1Hc4bh_qNbZ7UVm5BLxkRdMPnnI9zcCsl/e
- Associazione di miocardite con il vaccino COVID-19 con RNA messaggero BNT162b2 COVID-19 in una serie di casi di bambini: https://pubmed.ncbi.nlm.nih.gov/34374740/
- Sospetto clinico di miocardite temporaneamente correlato alla vaccinazione COVID-19 negli adolescenti e nei giovani adulti: https://pubmed.ncbi.nlm.nih.gov/34865500/
- Miocardite conseguente alla vaccinazione con Covid-19 in una grande organizzazione sanitaria: https://pubmed.ncbi.nlm.nih.gov/34614329/
- Miocardite e pericardite negli adolescenti dopo la prima e la seconda dose di vaccini mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34849667/
- Miocardite dopo la vaccinazione con mRNA SARS-CoV-2, una serie di casi: https://pubmed.ncbi.nlm.nih.gov/34396358/ .
- Epidemiologia della miocardite e della pericardite in seguito ai vaccini mRNA in Ontario, Canada: per prodotto vaccinale, pianificazione e intervallo: https://www.medrxiv.org/content/10.1101/2021.12.02.21267156v1
- Infarto miocardico acuto e miocardite dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34586408/
- Abbate, A., Gavin, J., Madanchi, N., Kim, C., Shah, PR, Klein, K., . . . Danielides, S. (2021). Miocardite fulminante e iperinfiammazione sistemica temporalmente associate alla vaccinazione COVID-19 con mRNA BNT162b2 in due pazienti. Int J Cardiol, 340, 119-121.doi:10.1016/j.ijcard.2021.08.018. https://www.ncbi.nlm.nih.gov/pubmed/34416319
- Abu Mouch, S., Roguin, A., Hellou, E., Ishai, A., Shoshan, U., Mahamid, L., . . . Berar Yanay, N. (2021). Miocardite dopo la vaccinazione con mRNA COVID-19. Vaccino, 39(29), 3790-3793. doi:10.1016/j.vaccine.2021.05.087 https://www.ncbi.nlm.nih.gov/pubmed/34092429
- Albert, E., Aurigemma, G., Saucedo, J., & Gerson, D. (2021). Miocardite dopo la vaccinazione COVID-19. Radiol Case Rep, 16(8), 2142-2145.doi:10.1016/j.radcr.2021.05.033. https://www.ncbi.nlm.nih.gov/pubmed/34025885
- Sì, YN, Mai, AS, Zhang, A., Lim, OZH, Lin, N., Ng, CH, . . . Masticare, NWS (2021). Infarto miocardico acuto e miocardite a seguito della vaccinazione COVID-19. QJM.doi:10.1093/qjmed/hcab252. https://www.ncbi.nlm.nih.gov/pubmed/34586408
- Azir, M., Inman, B., Webb, J., & Tannenbaum, L. (2021). Mimica STEMI: miocardite focale in un paziente adolescente dopo il vaccino mRNA COVID-19. J Emerg Med, 61(6), e129-e132.doi:10.1016/j.jemermed.2021.09.017. https://www.ncbi.nlm.nih.gov/pubmed/34756746
- Bozkurt, B., Kamat, I. e Hotez, PJ (2021). Miocardite con vaccini mRNA COVID-19. Circolazione, 144(6), 471-484.doi:10.1161/CIRCULATIONAHA.121.056135. https://www.ncbi.nlm.nih.gov/pubmed/34281357
- Calcaterra, G., Mehta, JL, de Gregory, C., Butera, G., Neroni, P., Fanos, V., & Bassareo, PP (2021). Vaccino COVID 19 per adolescenti. Preoccupazione per miocardite e pericardite. Pediatr Rep, 13(3), 530-533. doi:10.3390/pediatric13030061. https://www.ncbi.nlm.nih.gov/pubmed/34564344
- Chamling, B., Vehof, V., Drakos, S., Weil, M., Stalling, P., Vahlhaus, C., . . . Yilmaz, A. (2021). Presenza di miocardite acuta simil-infartuale a seguito della vaccinazione contro il COVID-19: solo una coincidenza accidentale o piuttosto miocardite autoimmune associata alla vaccinazione? Clin Res Cardiol, 110(11), 1850-1854. doi:10.1007/s00392-021-01916-w. https://www.ncbi.nlm.nih.gov/pubmed/34333695
- Chelala, L., Jeudy, J., Hossain, R., Rosenthal, G., Pietris, N., & White, C. (2021). Risultati della risonanza magnetica cardiaca di miocardite dopo la vaccinazione con mRNA COVID-19 negli adolescenti. AJR Am J Roentgenol. doi:10.2214/JR.21.26853. https://www.ncbi.nlm.nih.gov/pubmed/34704459
- Choi, S., Lee, S., Seo, JW, Kim, MJ, Jeon, YH, Park, JH, . . . Yeo, NS (2021). Morte improvvisa indotta da miocardite dopo la vaccinazione contro il COVID-19 con mRNA BNT162b2 in Corea: rapporto di un caso incentrato sui risultati istopatologici. J Coreano Med Sci, 36(40), e286. doi:10.3346/jkms.2021.36.e286. https://www.ncbi.nlm.nih.gov/pubmed/34664804
- Chua, GT, Kwan, MYW, Chui, CSL, Smith, RD, Cheung, EC, Tian, T., . . . Ip, P. (2021). Epidemiologia della miocardite/pericardite acuta negli adolescenti di Hong Kong in seguito alla vaccinazione Comirnaty. Clin Infect Dis. doi:10.1093/cid/ciab989. https://www.ncbi.nlm.nih.gov/pubmed/34849657
- Clarke, R. e Ioannou, A. (2021). La mappatura T2 dovrebbe essere utilizzata nei casi di miocardite ricorrente per distinguere tra infiammazione acuta e cicatrice cronica? J Pediatr. doi:10.1016/j.jpeds.2021.12.026. https://www.ncbi.nlm.nih.gov/pubmed/34933012
- Das, BB, Moskowitz, WB, Taylor, MB e Palmer, A. (2021). Miocardite e pericardite a seguito della vaccinazione mRNA contro il COVID-19: cosa sappiamo finora? Bambini (Basilea), 8(7). doi:10.3390/bambini8070607. https://www.ncbi.nlm.nih.gov/pubmed/34356586
- Dickey, JB, Albert, E., Badr, M., Laraja, KM, Sena, LM, Gerson, DS, . . . Aurigemma, GP (2021). Una serie di pazienti con miocardite in seguito alla vaccinazione SARS-CoV-2 con mRNA-1279 e BNT162b2.JACC Cardiovasc Imaging, 14(9), 1862-1863.doi:10.1016/j.jcmg.2021.06.003. https://www.ncbi.nlm.nih.gov/pubmed/34246585
- Ehrlich, P., Klingel, K., Ohlmann-Knafo, S., Huttinger, S., Sood, N., Pickuth, D., & Kindermann, M. (2021). Miocardite linfocitica confermata tramite biopsia in seguito alla prima vaccinazione con mRNA contro il COVID-19 in un maschio di 40 anni: rapporto di un caso. Clin Res Cardiol, 110(11), 1855-1859. doi:10.1007/s00392-021-01936-6 https://www.ncbi.nlm.nih.gov/pubmed/34487236
- Facetti, S., Giraldi, M., Vecchi, AL, Rogiani, S., & Nassiacos, D. (2021). [Miocardite acuta in un giovane adulto due giorni dopo la vaccinazione P몭zer]. G Italiano Cardiol (Roma), 22(11), 891-893. doi:10.1714/3689.36746. https://www.ncbi.nlm.nih.gov/pubmed/34709227
- Foltran, D., Delmas, C., Flumian, C., De Paoli, P., Salvo, F., Gautier, S., . . . Montastruc, F. (2021). Miocardite e pericardite negli adolescenti dopo la prima e la seconda dose di vaccini mRNA COVID-19. Eur Heart J Qual Care Clin Outcomes.doi:10.1093/ehjqcco/qcab090. https://www.ncbi.nlm.nih.gov/pubmed/34849667
- Gargano, JW, Wallace, M., Hadler, SC, Langley, G., Su, JR, Oster, ME, . . . Oliver, SE (2021). Uso del vaccino mRNA COVID-19 dopo segnalazioni di miocardite tra i destinatari del vaccino: aggiornamento del comitato consultivo sulle pratiche di immunizzazione – Stati Uniti, giugno 2021. MMWR Morb Mortal Wkly Rep, 70(27), 977-982.doi:10.15585/mmwr .mm7027e2. https://www.ncbi.nlm.nih.gov/pubmed/34237049
- Gautam, N., Saluja, P., Fudim, M., Jambhekar, K., Pandey, T., & Al’Aref, S. (2021). Una presentazione tardiva della miocardite indotta da vaccino COVID-19. Cureus, 13(9), e17890.doi:10.7759/cureus.17890. https://www.ncbi.nlm.nih.gov/pubmed/34660088
- Gellad, WF (2021). Miocardite dopo la vaccinazione contro il covid-19. BMJ, 375, n3090. doi:10.1136/bmj.n3090. https://www.ncbi.nlm.nih.gov/pubmed/34916217
- In breve: Miocardite con i vaccini Pfizer/BioNTech e Moderna COVID-19. (2021). Med Lett Drugs Ther, 63(1629), e9. Estratto da https://www.ncbi.nlm.nih.gov/pubmed/34544112 https://www.ncbi.nlm.nih.gov/pubmed/3454412
- Ioannou, A. (2021a). La miocardite dovrebbe essere presa in considerazione nei soggetti con aumento della troponina e arterie coronarie non ostruite a seguito della vaccinazione Pfizer-BioNTech COVID-19. QJM.doi:10.1093/qjmed/hcab231. https://www.ncbi.nlm.nih.gov/pubmed/34463755
- Ioannou, A. (2021b). La mappatura T2 dovrebbe essere utilizzata in caso di sospetta miocardite per confermare un processo infiammatorio acuto. QJM.doi:10.1093/qjmed/hcab326. https://www.ncbi.nlm.nih.gov/pubmed/34931681
- Isaac, A., Feisst, A., & Luetkens, JA (2021). Miocardite a seguito della vaccinazione COVID-19. Radiologia, 301(1), E378-E379. doi:10.1148/radiol.2021211766. https://www.ncbi.nlm.nih.gov/pubmed/34342500
- Istampoulouooglou, I., Dimitriou, G., Spani, S., Christ, A., Zimmermanns, B., Koechlin, S., . . . Leuppi-Taegtmeyer, AB (2021). Miocardite e pericardite in associazione alla vaccinazione con mRNA anti-COVID-19: casi da un centro regionale di farmacovigilanza. Glob Cardiol Sci Pract, 2021(3), e202118. doi:10.21542/gcsp.2021.18. https://www.ncbi.nlm.nih.gov/pubmed/34805376
- Jain, SS, Steele, JM, Fonseca, B., Huang, S., Shah, S., Maskatia, SA, . . . Grosse-Wortmann, L. (2021). Miocardite associata alla vaccinazione COVID-19 negli adolescenti. Pediatria, 148(5). doi:10.1542/peds.2021-053427. https://www.ncbi.nlm.nih.gov/pubmed/34389692
- Kaneta, K., Yokoi, K., Jojima, K., Kotooka, N., & Node, K. (2021). Giovane maschio con miocardite a seguito della vaccinazione mRNA-1273 contro la malattia da coronavirus-2019 (COVID-19). Circ J. doi:10.1253/circj.CJ-21-0818. https://www.ncbi.nlm.nih.gov/pubmed/34744118
- Kaul, R., Sreenivasan, J., Goel, A., Malik, A., Bandyopadhyay, D., Jin, C., . . . Panza, JA (2021). Miocardite dopo la vaccinazione COVID-19. Int J Cardiol Heart Vasc, 36, 100872. doi:10.1016/j.ijcha.2021.100872. https://www.ncbi.nlm.nih.gov/pubmed/34568540
- Kim, HW, Jenista, ER, Wendell, DC, Azevedo, CF, Campbell, MJ, Darty, SN, . . . Kim, RJ (2021). Pazienti con miocardite acuta a seguito della vaccinazione con mRNA COVID-19. JAMA Cardiol, 6(10), 1196-1201. doi:10.1001/jamacardio.2021.2828. https://www.ncbi.nlm.nih.gov/pubmed/34185046
- Kim, IC, Kim, H., Lee, HJ, Kim, JY e Kim, JY (2021). Imaging cardiaco della miocardite acuta in seguito alla vaccinazione con mRNA COVID-19. J Coreano Med Sci, 36(32), e229.doi:10.3346/jkms.2021.36.e229. https://www.ncbi.nlm.nih.gov/pubmed/34402228
- King, WW, Petersen, MR, Matar, RM, Budweg, JB, Cuervo Pardo, L., & Petersen, JW (2021). Miocardite a seguito della vaccinazione con mRNA contro SARS-CoV-2, una serie di casi. Am Heart J Plus, 8, 100042. doi:10.1016/j.ahjo.2021.100042. https://www.ncbi.nlm.nih.gov/pubmed/34396358
- Kwan, MYW, Chua, GT, Chow, CB, Tsao, SSL, A, KKW, Yuen, KY, . . . Ip, P. (2021). Vaccino mRNA COVID e miocardite negli adolescenti. Hong Kong Med J, 27(5), 326-327. doi:10.12809/hkmj215120. https://www.ncbi.nlm.nih.gov/pubmed/34393110
- Lee, E., Chew, NWS, Ng, P. e Yeo, TJ (2021). Risposta a “Lettera all’editore: la miocardite dovrebbe essere presa in considerazione nei soggetti con aumento della troponina e arterie coronarie non ostruite a seguito della vaccinazione PfizerBioNTech COVID-19”. QJM.doi:10.1093/qjmed/hcab232. https://www.ncbi.nlm.nih.gov/pubmed/34463770
- Levin, D., Shimon, G., Fadlon-Derai, M., Gershovitz, L., Shovali, A., Sebbag, A., . . . Gordon, B. (2021). Miocardite conseguente alla vaccinazione COVID-19 – Una serie di casi. Vaccino, 39(42), 6195-6200. doi:10.1016/j.vaccine.2021.09.004. https://www.ncbi.nlm.nih.gov/pubmed/34535317
- Li, M., Yuan, J., Lv, G., Brown, J., Jiang, X., & Lu, ZK (2021). Miocardite e pericardite a seguito della vaccinazione COVID-19: disuguaglianze nell’età e nei tipi di vaccino. J Pers Med, 11(11). doi:10.3390/jpm11111106. https://www.ncbi.nlm.nih.gov/pubmed/34834458
- Lim, Y., Kim, MC, Kim, KH, Jeong, IS, Cho, YS, Choi, YD e Lee, JE (2021). Rapporto su un caso: miocardite acuta fulminante e shock cardiogeno dopo vaccinazione 2019 sulla malattia da coronavirus con RNA messaggero che richiede rianimazione cardiopolmonare extracorporea. Front Cardiovasc Med, 8, 758996. doi:10.3389/fcvm.2021.758996. https://www.ncbi.nlm.nih.gov/pubmed/34778411
- Luk, A., Clarke, B., Dahdah, N., Ducharme, A., Krahn, A., McCrindle, B., . . . McDonald, M. (2021). Miocardite e pericardite dopo la vaccinazione contro l’mRNA del COVID-19: considerazioni pratiche per gli operatori sanitari. Can J Cardiol, 37(10), 1629-1634.doi:10.1016/j.cjca.2021.08.001. https://www.ncbi.nlm.nih.gov/pubmed/34375696
- Mevorach, D., Anis, E., Cedar, N., Bromberg, M., Haas, EJ, Nadir, E., . . . . . . . . . Alroy-Preis, S. (2021). Miocardite dopo il vaccino mRNA BNT162b2 contro Covid-19 in Israele. N Engl J Med, 385(23), 2140-2149. doi:10.1056/NOMoa2109730. https://www.ncbi.nlm.nih.gov/pubmed/34614328
- Minocha, PK, Better, D., Singh, RK e Hoque, T. (2021). Recidiva di miocardite acuta temporaneamente associata alla ricezione del vaccino mRNA contro la malattia da coronavirus 2019 (COVID-19) in un adolescente maschio. J Pediatr, 238, 321-323.doi:10.1016/j.jpeds.2021.06.035. https://www.ncbi.nlm.nih.gov/pubmed/34166671
- Montgomery, J., Ryan, M., Engler, R., Hoffman, D., McClenathan, B., Collins, L., . . . Cooper, LT, Jr. (2021). Miocardite a seguito dell’immunizzazione con vaccini mRNA COVID-19 in membri delle forze armate statunitensi. JAMA Cardiol, 6(10), 1202-1206.doi:10.1001/jamacardio.2021.2833. https://www.ncbi.nlm.nih.gov/pubmed/34185045
- Murakami, Y., Shinohara, M., Oka, Y., Wada, R., Noike, R., Ohara, H., . . . Ikeda, T. (2021). Miocardite a seguito di una vaccinazione con RNA messaggero COVID-19: una serie di casi giapponesi. Stagista Med. doi:10.2169/internalmedicine.8731-21. https://www.ncbi.nlm.nih.gov/pubmed/34840235
- Nagasaka, T., Koitabashi, N., Ishibashi, Y., Aihara, K., Takama, N., Ohyama, Y., . . . . . . . . . Kaneko, Y. (2021). Miocardite acuta associata alla vaccinazione COVID-19: un caso clinico. Casi J Cardiol. doi:10.1016/jccase.2021.11.006. https://www.ncbi.nlm.nih.gov/pubmed/34876937
- Park, H., Yun, KW, Kim, KR, Song, SH, Ahn, B., Kim, DR, . . . Kim, YJ (2021). Epidemiologia e caratteristiche cliniche della miocardite/pericardite prima dell’introduzione del vaccino mRNA contro il COVID-19 nei bambini coreani: uno studio multicentrico. J Coreano Med Sci, 36(32), e232. doi:10.3346/jkms.2021.36.e232. https://www.ncbi.nlm.nih.gov/pubmed/34402230
- Park, J., Brekke, DR e Bratincsak, A. (2021). Miocardite autolimitata che si presenta con dolore toracico e sopraslivellamento del tratto ST negli adolescenti dopo la vaccinazione con il vaccino mRNA BNT162b2. Cardiol Young, 1-doi:10.1017/S1047951121002547. https://www.ncbi.nlm.nih.gov/pubmed/34180390
- Patel, YR, Louis, DW, Atalay, M., Agarwal, S., & Shah, NR (2021). Risultati della risonanza magnetica cardiovascolare in pazienti giovani adulti con miocardite acuta in seguito alla vaccinazione con mRNA COVID-19: un caso J Cardiovasc Magn Reson, 23(1), 101. doi:10.1186/s12968-021-00795-1 https: //www.ncbi .nlm.nih.gov/pubmed/34496880
- Patone, M., Mei, XW, Handunnetthi, L., Dixon, S., Zaccardi, F., Shankar-Hari, M., . . . Hippisley-Cox, J. (2021). Rischi di miocardite, pericardite e aritmie cardiache associati alla vaccinazione COVID-19 o all’infezione da SARS-CoV-2. Nat Med. doi:10.1038/s41591-021-01630-1 https://www.ncbi.nlm.nih.gov/pubmed/34907393
- Patrignani, A., Schicchi, N., Calcagnoli, F., Falchetti, E., Ciampani, N., Argalia, G., & Mariani, A. (2021). Acute myocarditis following Comirnaty vaccination in a healthy man with previous SARS-CoV-2 infection. Radiol Case Rep, 16(11), 3321-3325.doi:10.1016/j.radcr.2021.07.082. https://www.ncbi.nlm.nih.gov/pubmed/34367386
- Perez, Y., Levy, ER, Joshi, AY, Virk, A., Rodriguez-Porcel, M., Johnson, M., . . . Swift, MD (2021). Miocardite a seguito del vaccino contro l’mRNA del COVID-19: una serie di casi e una determinazione del tasso di incidenza. Clin Infect Dis. doi:10.1093/cid/ciab926. https://www.ncbi.nlm.nih.gov/pubmed/34734240
- Shiyovich, A., Witberg, G., Aviv, Y., Eisen, A., Orvin, K., Wiessman, M., . . . Hamdan, A. (2021). Miocardite conseguente alla vaccinazione COVID-19: studio di risonanza magnetica. Imaging cardiovascolare Eur Heart J. doi:10.1093/ehjci/jeab230. https://www.ncbi.nlm.nih.gov/pubmed/34739045
- Simone, A., Herald, J., Chen, A., Gulati, N., Shen, AY, Lewin, B., & Lee, MS (2021). Miocardite acuta a seguito della vaccinazione contro l’mRNA del COVID-19 negli adulti di età pari o superiore a 18 anni. JAMA Intern Med, 181(12), 1668-1670. doi:10.1001/jamainternmed.2021.5511. https://www.ncbi.nlm.nih.gov/pubmed/34605853
- Singer, ME, Taub, IB e Kaelber, DC (2021). Rischio di miocardite da infezione da COVID-19 nelle persone di età inferiore ai 20 anni: un’analisi basata sulla popolazione. medRxiv.doi:10.1101/2021.07.23.21260998. https://www.ncbi.nlm.nih.gov/pubmed/34341797
- Starekova, J., Bluemke, DA, Bradham, WS, Grist, TM, Schiebler, ML, & Reeder, SB (2021). Miocardite associata alla vaccinazione mRNA COVID-19. Radiologia, 301(2), E409-E411. doi:10.1148/radiol.2021211430. https://www.ncbi.nlm.nih.gov/pubmed/34282971
- Sulemankhil, I., Abdelrahman, M., & Negi, SI (2021). Associazione temporale tra il vaccino COVID-19 Ad26.COV2.S e la miocardite acuta: un caso clinico e una revisione della letteratura. Cardiovasc Revasc Med. doi:10.1016/j.carrev.2021.08.012. https://www.ncbi.nlm.nih.gov/pubmed/34420869
- Sarto, PD, Feighery, AM, El-Sabawi, B. e Prasad, A. (2021). Rapporto di un caso: miocardite acuta a seguito della seconda dose di vaccino mRNA-1273 SARS-CoV-2. Eur Heart J Case Rep, 5(8), ytab319. doi:10.1093/ehjcr/ytab319. https://www.ncbi.nlm.nih.gov/pubmed/34514306
- Takeda, M., Ishio, N., Shoji, T., Mori, N., Matsumoto, M., & Shikama, N. (2021). Miocardite eosinofila a seguito della vaccinazione contro la malattia da coronavirus 2019 (COVID-19). Circ J. doi:10.1253/circj.CJ-21-935 https://www.ncbi.nlm.nih.gov/pubmed/34955479
- Truong, DT, Dionne, A., Muniz, JC, McHugh, KE, Portman, MA, Lambert, LM, . . . Newburger, JW (2021). Miocardite clinicamente sospetta temporaneamente correlata alla vaccinazione COVID-19 negli adolescenti e nei giovani adulti. Circulation.doi:10.1161/CIRCULATIONAHA.121.056583. https://www.ncbi.nlm.nih.gov/pubmed/34865500
- Vidula, MK, Ambrose, M., Glassberg, H., Chokshi, N., Chen, T., Ferrari, VA, & Han, Y. (2021). Miocardite e altre complicanze cardiovascolari dei vaccini COVID-19 basati su mRNA. Cureo, 13(6), e15576. doi:10.7759/cureus.15576. https://www.ncbi.nlm.nih.gov/pubmed/34277198
- Visclosky, T., Theyyunni, N., Klekowski, N., & Bradin, S. (2021). Miocardite a seguito del vaccino mRNA COVID-19. Pediatr Emerg Care, 37(11), 583-584. doi:10.1097/PEC.0000000000002557. https://www.ncbi.nlm.nih.gov/pubmed/34731877
- Watkins, K., Gri몭 n, G., Septaric, K., & Simon, EL (2021). Miocardite dopo la vaccinazione BNT162b2 in un maschio sano. Am J Emerg Med, 50, 815 e811-815 e812.doi:10.1016/j.ajem.2021.06.051. https://www.ncbi.nlm.nih.gov/pubmed/34229940
- Witberg, G., Barda, N., Hoss, S., Richter, I., Wiessman, M., Aviv, Y., . . . Kornowski, R. (2021). Miocardite dopo la vaccinazione anti-Covid-19 in una grande organizzazione sanitaria. N Engl J Med, 385(23), 2132-2139. doi:10.1056/NEJMoa2110737. https://www.ncbi.nlm.nih.gov/pubmed/34614329
- In breve: Miocardite con i vaccini P몭zer/BioNTech e Moderna COVID-19. (2021). Med Lett Drugs Ther, 63(1629), e9. Estratto da https://www.ncbi.nlm.nih.gov/pubmed/34544112 https://www.ncbi.nlm.nih.gov/pubmed/3454412
- Ioannou, A. (2021a). La miocardite dovrebbe essere presa in considerazione nei soggetti con aumento della troponina e arterie coronarie non ostruite a seguito della vaccinazione Pfizer-BioNTech COVID-19. QJM. doi:10.1093/qjmed/hcab231. https://www.ncbi.nlm.nih.gov/pubmed/34463755
- Isaac, A., Feisst, A., & Luetkens, JA (2021). Miocardite a seguito della vaccinazione COVID-19. Radiologia, 301(1), E378-E379. doi:10.1148/radiol.2021211766. https://www.ncbi.nlm.nih.gov/pubmed/34342500
- Istampoulouooglou, I., Dimitriou, G., Spani, S., Christ, A., Zimmermanns, B., Koechlin, S., . . . Leuppi-Taegtmeyer, AB (2021). Miocardite e pericardite in associazione alla vaccinazione con mRNA anti-COVID-19: casi da un centro regionale di farmacovigilanza. Glob Cardiol Sci Pract, 2021(3), e202118. doi:10.21542/gcsp.2021.18. https://www.ncbi.nlm.nih.gov/pubmed/34805376
- Jain, SS, Steele, JM, Fonseca, B., Huang, S., Shah, S., Maskatia, SA, . . . Grosse-Wortmann, L. (2021). Miocardite associata alla vaccinazione COVID-19 negli adolescenti. Pediatria, 148(5). doi:10.1542/peds.2021-053427. https://www.ncbi.nlm.nih.gov/pubmed/34389692
- Kaneta, K., Yokoi, K., Jojima, K., Kotooka, N., & Node, K. (2021). Giovane maschio con miocardite a seguito della vaccinazione mRNA-1273 contro la malattia da coronavirus-2019 (COVID-19). Circ J. doi:10.1253/circj.CJ-21-0818. https://www.ncbi.nlm.nih.gov/pubmed/34744118
- Kaul, R., Sreenivasan, J., Goel, A., Malik, A., Bandyopadhyay, D., Jin, C., . . . Panza, JA (2021). Miocardite dopo la vaccinazione COVID-19. Int J Cardiol Heart Vasc, 36, 100872. doi:10.1016/j.ijcha.2021.100872. https://www.ncbi.nlm.nih.gov/pubmed/34568540
- Kim, HW, Jenista, ER, Wendell, DC, Azevedo, CF, Campbell, MJ, Darty, SN, . . . Kim, RJ (2021). Pazienti con miocardite acuta a seguito della vaccinazione con mRNA COVID-19. JAMA Cardiol, 6(10), 1196-1201. doi:10.1001/jamacardio.2021.2828. https://www.ncbi.nlm.nih.gov/pubmed/34185046
- Kim, IC, Kim, H., Lee, HJ, Kim, JY e Kim, JY (2021). Imaging cardiaco della miocardite acuta in seguito alla vaccinazione con mRNA COVID-19. J Coreano Med Sci, 36(32), e229.doi:10.3346/jkms.2021.36.e229. https://www.ncbi.nlm.nih.gov/pubmed/34402228
- King, WW, Petersen, MR, Matar, RM, Budweg, JB, Cuervo Pardo, L., & Petersen, JW (2021). Miocardite a seguito della vaccinazione con mRNA contro SARS-CoV-2, una serie di casi. Am Heart J Plus, 8, 100042. doi:10.1016/j.ahjo.2021.100042. https://www.ncbi.nlm.nih.gov/pubmed/34396358
- Kwan, MYW, Chua, GT, Chow, CB, Tsao, SSL, A, KKW, Yuen, KY, . . . Ip, P. (2021). Vaccino mRNA COVID e miocardite negli adolescenti. Hong Kong Med J, 27(5), 326-327. doi:10.12809/hkmj215120. https://www.ncbi.nlm.nih.gov/pubmed/34393110
- Lee, E., Chew, NWS, Ng, P. e Yeo, TJ (2021). Risposta a “Lettera all’editore: la miocardite dovrebbe essere presa in considerazione nei soggetti con aumento della troponina e arterie coronarie non ostruite a seguito della vaccinazione PfizerBioNTech COVID-19”. QJM.doi:10.1093/qjmed/hcab232. https://www.ncbi.nlm.nih.gov/pubmed/34463770
- Levin, D., Shimon, G., Fadlon-Derai, M., Gershovitz, L., Shovali, A., Sebbag, A., . . . Gordon, B. (2021). Miocardite conseguente alla vaccinazione COVID-19 – Una serie di casi. Vaccino, 39(42), 6195-6200.doi:10.1016/j.vaccine.2021.09.004. https://www.ncbi.nlm.nih.gov/pubmed/34535317
- Li, M., Yuan, J., Lv, G., Brown, J., Jiang, X., & Lu, ZK (2021). Miocardite e pericardite a seguito della vaccinazione COVID-19: disuguaglianze nell’età e nei tipi di vaccino. J Pers Med, 11(11). doi:10.3390/jpm11111106. https://www.ncbi.nlm.nih.gov/pubmed/34834458
- Lim, Y., Kim, MC, Kim, KH, Jeong, IS, Cho, YS, Choi, YD e Lee, JE (2021). Rapporto su un caso: miocardite acuta fulminante e shock cardiogeno dopo vaccinazione 2019 sulla malattia da coronavirus con RNA messaggero che richiede rianimazione cardiopolmonare extracorporea. Front Cardiovasc Med, 8, 758996. doi:10.3389/fcvm.2021.758996. https://www.ncbi.nlm.nih.gov/pubmed/34778411
- Luk, A., Clarke, B., Dahdah, N., Ducharme, A., Krahn, A., McCrindle, B., . . . McDonald, M. (2021). Miocardite e pericardite dopo la vaccinazione contro l’mRNA del COVID-19: considerazioni pratiche per gli operatori sanitari. Can J Cardiol, 37(10), 1629-1634.doi:10.1016/j.cjca.2021.08.001. https://www.ncbi.nlm.nih.gov/pubmed/34375696
- Mevorach, D., Anis, E., Cedar, N., Bromberg, M., Haas, EJ, Nadir, E., . . . . . . . . . Alroy-Preis, S. (2021). Miocardite dopo il vaccino mRNA BNT162b2 contro Covid-19 in Israele. N Engl J Med, 385(23), 2140-2149. doi:10.1056/NOMoa2109730. https://www.ncbi.nlm.nih.gov/pubmed/34614328
- Minocha, PK, Better, D., Singh, RK e Hoque, T. (2021). Recidiva di miocardite acuta temporaneamente associata alla ricezione del vaccino mRNA contro la malattia da coronavirus 2019 (COVID-19) in un adolescente maschio. J Pediatr, 238, 321-323.doi:10.1016/j.jpeds.2021.06.035. https://www.ncbi.nlm.nih.gov/pubmed/34166671
- Montgomery, J., Ryan, M., Engler, R., Hoffman, D., McClenathan, B., Collins, L., . . . Cooper, LT, Jr. (2021). Miocardite a seguito dell’immunizzazione con vaccini mRNA COVID-19 in membri delle forze armate statunitensi. JAMA Cardiol, 6(10), 1202-1206.doi:10.1001/jamacardio.2021.2833. https://www.ncbi.nlm.nih.gov/pubmed/34185045
- Murakami, Y., Shinohara, M., Oka, Y., Wada, R., Noike, R., Ohara, H., . . . Ikeda, T. (2021). Miocardite a seguito di una vaccinazione con RNA messaggero COVID-19: una serie di casi giapponesi. Stagista Med. doi:10.2169/internalmedicine.8731-21. https://www.ncbi.nlm.nih.gov/pubmed/34840235
- Nagasaka, T., Koitabashi, N., Ishibashi, Y., Aihara, K., Takama, N., Ohyama, Y., . . . . . . . . . Kaneko, Y. (2021). Miocardite acuta associata alla vaccinazione COVID-19: un caso clinico. Casi J Cardiol. doi:10.1016/jccase.2021.11.006. https://www.ncbi.nlm.nih.gov/pubmed/34876937
- Infarto miocardico prematuro o effetto collaterale del vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/33824804/
- il colpevole: https://pubmed.ncbi.nlm.nih.gov/34702550/
- Un caso di encefalopatia acuta e infarto miocardico senza sopraslivellamento del tratto ST dopo la vaccinazione con mRNA-1273: possibile effetto avverso: https://pubmed.ncbi.nlm.nih.gov/34703815/
- Infarto miocardico acuto entro 24 ore dalla vaccinazione COVID-19: è la sindrome di Kounis Spettro clinico e istopatologico delle reazioni cutanee avverse ritardate dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34292611/ .
- Chouchana, L., Blet, A., Al-Khalaf, M., Kaff l, TS, Nair, G., Robblee, J., . . . Liu, PP (2021). Caratteristiche delle reazioni cardiache infiammatorie a seguito della vaccinazione mRNA contro il COVID-19 a livello globale. Clin Pharmacol Ther. doi:10.1002/cpt.2499. https://www.ncbi.nlm.nih.gov/pubmed/34860360
- Miocardite acuta fulminante e shock cardiogeno dopo vaccinazione contro la malattia da coronavirus RNA messaggero 2019 che richiede rianimazione cardiopolmonare extracorporea: https://www.frontiersin.org/articles/10.3389/fcvm.2021.758996/full
- Miocardite linfoistocitica dopo vaccinazione COVID-19 con vettore virale Ad26.COV2.S: https://www.sciencedirect.com/science/article/pii/S2352906721001573?via%3Dihub
Trombosi
Include i termini: Trombotico & Tromboembolico & Tromboembolismo. Esistono tre categorie di cause di trombosi: danno al vaso sanguigno (catetere o intervento chirurgico), rallentamento del flusso sanguigno (immobilità) e/o trombofilia (se il sangue stesso ha maggiori probabilità di coagulare).
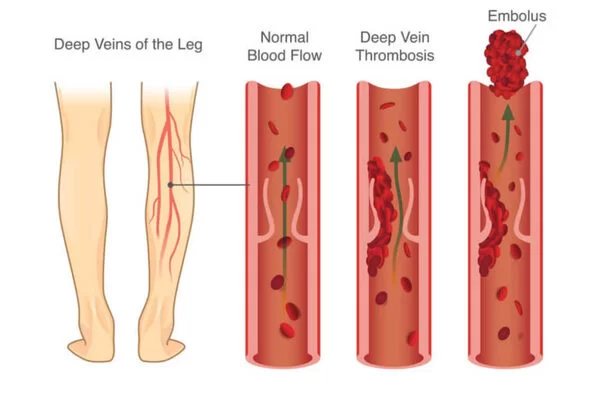
La lista dei 150 studi medici in materia
- Tre casi di tromboembolia venosa acuta nelle donne dopo la vaccinazione contro COVID-19 https://www.sciencedirect.com/science/article/pii/S2213333X21003929
- Trombosi acuta dell’albero coronarico dopo la vaccinazione contro COVID-19 https://www.sciencedirect.com/science/article/abs/pii/S1936879821003988
- Segnalazioni di casi statunitensi di trombosi del seno venoso cerebrale con trombocitopenia dopo la vaccinazione con Ad26.COV2.S (contro covid-19), dal 2 marzo al 21 aprile 2020: https://pubmed.ncbi.nlm.nih.gov/33929487/
- Trombosi della vena porta associata al vaccino ChAdOx1 nCov-19: https://www.thelancet.com/journals/langas/article/PIIS2468-1253(21)00197-7/
- Gestione della trombosi venosa cerebrale e splancnica associata a trombocitopenia in soggetti precedentemente vaccinati con Vaxzevria (AstraZeneca): presa di posizione della Società Italiana per lo Studio dell’Emostasi e della Trombosi (SISET): https://pubmed.ncbi.nlm.nih.gov /33871350/
- Trombosi con sindrome trombocitopenica associata ai vaccini COVID-19: https://www.sciencedirect.com/science/article/abs/pii/S0735675721004381
- Trombosi e trombocitopenia indotte dal vaccino Covid-19: un commento su un dilemma clinico importante e pratico: https://www.sciencedirect.com/science/article/abs/pii/S0033062021000505
- Trombosi con sindrome trombocitopenica associata ai vaccini con vettori virali COVID-19: https://www.sciencedirect.com/science/article/abs/pii/S0953620521001904
- Trombocitopenia trombotica immuno-immune indotta dal vaccino COVID-19: una causa emergente di trombosi della vena splancnica: https://www.sciencedirect.com/science/article/pii/S1665268121000557
- I ruoli delle piastrine nella coagulopatia associata a COVID-19 e nella trombocitopenia immunitaria trombotica immunitaria indotta da vaccino (covid): https://www.sciencedirect.com/science/article/pii/S1050173821000967
- Radici dell’autoimmunità degli eventi trombotici dopo la vaccinazione COVID-19: https://www.sciencedirect.com/science/article/abs/pii/S1568997221002160
- Trombocitopenia trombotica immune indotta dal vaccino SARS-CoV-2: https://www.nejm.org/doi/full/10.1056/nejme2106315
- Trombosi e trombocitopenia dopo la vaccinazione con ChAdOx1 nCoV-19 https://www.nejm.org/doi/full/10.1056/NEJMoa2104882?query=recirc_curatedRelated_article
- Trombocitopenia trombotica dopo la vaccinazione con ChAdOx1 nCov-19 https://www.nejm.org/doi/full/10.1056/NEJMoa2104840?query=recirc_curatedRelated_article
- Risultati post-mortem nella trombocitopenia trombotica indotta da vaccino (covid-19): https://haematologica.org/article/view/haematol.2021.279075
- Confronto degli episodi trombotici indotti dal vaccino tra i vaccini ChAdOx1 nCoV-19 e Ad26.COV.2.S: https://www.sciencedirect.com/science/article/abs/pii/S0896841121000895
- Ipotesi alla base dei rarissimi casi di trombosi con sindrome trombocitopenica dopo la vaccinazione SARS-CoV-2: https://www.sciencedirect.com/science/article/abs/pii/S0049384821003315
- Insufficienza surrenalica primaria associata a trombocitopenia trombotica immune indotta dal vaccino Oxford-AstraZeneca ChAdOx1 nCoV-19 (VITT): https://www.sciencedirect.com/science/article/pii/S0953620521002363
- “Trombosi della vena porta che si verifica dopo la prima dose di vaccino mRNA SARS-CoV-2 in un paziente con sindrome da anticorpi antifosfolipidi”: https://www.sciencedirect.com/science/article/pii/S2666572721000389
- Primi risultati del trattamento con bivalirudina per la trombocitopenia trombotica e la trombosi del seno venoso cerebrale dopo la vaccinazione con Ad26.COV2.S: https://www.sciencedirect.com/science/article/pii/S0196064421003425
- Meccanismi di immunotrombosi nella trombocitopenia trombotica indotta da vaccino (VITT) rispetto all’infezione naturale da SARS-CoV-2: https://www.sciencedirect.com/science/article/abs/pii/S0896841121000706
- Trombocitopenia immune protrombotica dopo la vaccinazione COVID-19: https://www.sciencedirect.com/science/article/pii/S0006497121009411
- Trombocitopenia trombotica indotta da vaccino: il capitolo oscuro di una storia di successo: https://www.sciencedirect.com/science/article/pii/S2589936821000256
- Trombosi dopo la vaccinazione COVID-19: possibile collegamento ai percorsi ACE: https://www.sciencedirect.com/science/article/pii/S0049384821004369
- Trombocitopenia trombotica indotta da vaccino, un caso raro ma grave di virus amichevole nella battaglia contro la pandemia di COVID-19: quale patogenesi?: https://www.sciencedirect.com/science/article/pii/S0953620521002314
- Trombocitopenia e trombosi del seno venoso intracranico dopo esposizione al “vaccino AstraZeneca COVID-19”: https://pubmed.ncbi.nlm.nih.gov/33918932/
- Trombosi con trombocitopenia dopo vaccino con RNA messaggero -1273: https://pubmed.ncbi.nlm.nih.gov/34181446/
- Prima dose di vaccini ChAdOx1 e BNT162b2 COVID-19 ed eventi trombocitopenici, tromboembolici ed emorragici in Scozia: https://www.nature.com/articles/s41591-021-01408-4
- Saggi immunologici PF4 nella trombocitopenia trombotica indotta da vaccino: https://www.nejm.org/doi/full/10.1056/NEJMc2106383
- Epitopi anticorpali nella trombocitopenia trombotica immunitaria immunitaria indotta da vaccino: https://www.nature.com/articles/s41586-021-03744-4
- Trombosi con sindrome trombocitopenica associata ai vaccini COVID-19:. https://www.sciencedirect.com/science/article/abs/pii/S0735675721004381 .
- Trombosi immunitaria e trombocitopenia (VITT) associate al vaccino COVID-19: raccomandazioni diagnostiche e terapeutiche per una nuova sindrome: https://pubmed.ncbi.nlm.nih.gov/33987882/
- Test di laboratorio per sospetto di trombocitopenia trombotica (immune) indotta dal vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34138513/
- Emorragia intracerebrale dovuta a trombosi con sindrome trombocitopenica dopo la vaccinazione COVID-19: il primo caso fatale in Corea: https://pubmed.ncbi.nlm.nih.gov/34402235/
- Rischio di trombocitopenia e tromboembolia dopo la vaccinazione covid-19 e test SARS-CoV-2 positivi: studio di serie di casi autocontrollati: https://pubmed.ncbi.nlm.nih.gov/34446426/
- Trombocitopenia trombotica immunitaria indotta da vaccino e trombosi del seno venoso cerebrale dopo la vaccinazione covid-19; una revisione sistematica: https://pubmed.ncbi.nlm.nih.gov/34365148/ .
- Insufficienza surrenalica primaria associata a trombocitopenia trombotica immune indotta dal vaccino Oxford-AstraZeneca ChAdOx1 nCoV-19 (VITT): https://pubmed.ncbi.nlm.nih.gov/34256983/
- Infusione di tromboaspirazione e fibrinolisi per trombosi portomesenterica dopo la somministrazione del vaccino AstraZeneca COVID-19: https://pubmed.ncbi.nlm.nih.gov/34132839/
- Donna di 59 anni con trombosi venosa profonda estesa e tromboembolia polmonare 7 giorni dopo una prima dose di vaccino mRNA Pfizer-BioNTech BNT162b2 COVID-19: https://pubmed.ncbi.nlm.nih.gov/34117206/
- Trombosi con sindrome trombocitopenica (TTS) in seguito alla vaccinazione AstraZeneca ChAdOx1 nCoV-19 (AZD1222) COVID-19: analisi rischio-beneficio per persone <60 anni in Australia: https://pubmed.ncbi.nlm.nih.gov/34272095/
- Confronto degli eventi trombotici indotti dal vaccino tra i vaccini ChAdOx1 nCoV-19 e Ad26.COV.2.S: https://pubmed.ncbi.nlm.nih.gov/34139631/ .
- Trombosi bilaterale della vena oftalmica superiore, ictus ischemico e trombocitopenia immune dopo la vaccinazione con ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/33864750/
- Trombosi dell’arteria celiaca e dell’arteria splenica complicata da infarto splenico 7 giorni dopo la prima dose di vaccino Oxford, relazione causale o coincidenza: https://pubmed.ncbi.nlm.nih.gov/34261633/ .
- Insufficienza surrenalica primaria associata a trombocitopenia trombotica immunitaria indotta dal vaccino Oxford-AstraZeneca ChAdOx1 nCoV-19 (VITT): https://pubmed.ncbi.nlm.nih.gov/34256983/
- Trombosi con sindrome trombocitopenica dopo immunizzazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34236343/
- Trombosi con sindrome trombocitopenica associata ai vaccini con vettore virale COVID-19: https://pubmed.ncbi.nlm.nih.gov/34092488/
- Infusione di tromboaspirazione e fibrinolisi per trombosi portomesenterica dopo somministrazione del vaccino AstraZeneca COVID-19: https://pubmed.ncbi.nlm.nih.gov/34132839/ .
- Trombosi atipica associata al vaccino VaxZevria® (AstraZeneca): dati dalla rete francese di centri regionali di farmacovigilanza: https://pubmed.ncbi.nlm.nih.gov/34083026/ .
- Trombosi e trombocitopenia indotte da vaccino con emorragia surrenale bilaterale: https://pubmed.ncbi.nlm.nih.gov/34235757/ .
- Trombosi della vena digitale palmare dopo la vaccinazione Oxford-AstraZeneca COVID-19: https://pubmed.ncbi.nlm.nih.gov/34473841/ .
- Trombosi cutanea associata a necrosi cutanea in seguito alla vaccinazione Oxford-AstraZeneca COVID-19: https://pubmed.ncbi.nlm.nih.gov/34189756/
- Trombosi con trombocitopenia dopo il vaccino Messenger RNA-1273: https://pubmed.ncbi.nlm.nih.gov/34181446/
- Coronavirus (COVID-19) Trombocitopenia trombotica immune indotta da vaccino (VITT): https://pubmed.ncbi.nlm.nih.gov/34033367/
- Confronto delle reazioni avverse ai farmaci tra quattro vaccini COVID-19 in Europa utilizzando il database EudraVigilance: Trombosi in siti insoliti: https://pubmed.ncbi.nlm.nih.gov/34375510/
- Adiuvante immunoglobulinico per la trombocitopenia trombotica immunitaria indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34107198/
- Trombocitopenia trombotica grave indotta da vaccino in seguito alla vaccinazione con COVID-19: rapporto di un caso autoptico e revisione della letteratura: https://pubmed.ncbi.nlm.nih.gov/34355379/ .
- Attivazione e modulazione piastrinica nella trombosi con sindrome trombocitopenica associata al vaccino ChAdO × 1 nCov-19: https://pubmed.ncbi.nlm.nih.gov/34474550/
- Rapporto del Consorzio Internazionale sulla Trombosi Venosa Cerebrale sulla trombosi venosa cerebrale dopo la vaccinazione SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34462996/
- Trombocitopenia immunitaria associata al vaccino mRNA Pfizer-BioNTech COVID-19 BNT162b2: https://www.sciencedirect.com/science/article/pii/S2214250921002018
- Trombocitopenia immunitaria secondaria presumibilmente attribuibile alla vaccinazione COVID-19: https://casereports.bmj.com/content/14/5/e242220.abstract .
- Trombocitopenia immune dopo il vaccino Pfizer-BioNTech BNT162b2 mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34155844/
- Trombocitopenia idiopatica di nuova diagnosi dopo la somministrazione del vaccino COVID-19: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8176657/ .
- Porpora trombocitopenica idiopatica e vaccino moderno contro il Covid-19: https://www.annemergmed.com/article/S0196-0644(21)00122-0/fulltext .
- Trombocitopenia dopo la vaccinazione SARS di Pfizer e Moderna – CoV -2: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8014568/ .
- Porpora trombocitopenica immune e danno epatico acuto dopo la vaccinazione COVID-19: https://casereports.bmj.com/content/14/7/e242678 .
- Trombosi immunitaria dell’arteria carotide indotta dal vaccino COVID-19 trasportato da adenovirus: caso clinico: https://pubmed.ncbi.nlm.nih.gov/34312301/ .
- I ruoli delle piastrine nella coagulopatia associata a COVID-19 e nella trombocitopenia trombotica immuno-immune indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34455073/
- Trombosi del seno venoso cerebrale negativa per anticorpi anti-PF4 senza trombocitopenia dopo immunizzazione con vaccino COVID-19 in un maschio indiano anziano senza comorbilità trattato con anticoagulanti convenzionali a base di eparina-warfarin: https://pubmed.ncbi.nlm.nih.gov /34186376/
- Eventi arteriosi, tromboembolia venosa, trombocitopenia e sanguinamento dopo la vaccinazione con Oxford-AstraZeneca ChAdOx1-S in Danimarca e Norvegia: studio di coorte basato sulla popolazione: https://pubmed.ncbi.nlm.nih.gov/33952445/
- Microparticelle procoagulanti: un possibile collegamento tra trombocitopenia immunitaria indotta da vaccino (VITT) e trombosi venosa del seno cerebrale: https://pubmed.ncbi.nlm.nih.gov/34129181/
- Segnalazioni di casi di S. di trombosi del seno venoso cerebrale con trombocitopenia dopo la vaccinazione con Ad26.COV2.S, 2 marzo-21 aprile 2021: https://pubmed.ncbi.nlm.nih.gov/33929487/ .
- Infarto cerebrale maligno dopo la vaccinazione con ChAdOx1 nCov-19: una variante catastrofica della trombocitopenia trombotica immunomediata indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34341358/
- Ictus ischemico acuto che rivela trombocitopenia trombotica immune indotta dal vaccino ChAdOx1 nCov-19: impatto sulla strategia di ricanalizzazione: https://pubmed.ncbi.nlm.nih.gov/34175640/
- Trombocitopenia immune trombotica immunitaria indotta da vaccino (VITT): una nuova entità clinicopatologica con presentazioni cliniche eterogenee: https://pubmed.ncbi.nlm.nih.gov/34159588/ .
- Imaging e risultati ematologici nella trombosi e trombocitopenia dopo la vaccinazione con ChAdOx1 nCoV-19 (AstraZeneca): https://pubmed.ncbi.nlm.nih.gov/34402666/
- Radici autoimmuni degli eventi trombotici dopo la vaccinazione con COVID-19: https://pubmed.ncbi.nlm.nih.gov/34508917/
- Trombosi del seno venoso cerebrale dopo la vaccinazione: l’esperienza del Regno Unito: https://pubmed.ncbi.nlm.nih.gov/34370974/
- Trombosi cutanea associata a necrosi cutanea in seguito alla vaccinazione Oxford-AstraZeneca COVID-19: https://pubmed.ncbi.nlm.nih.gov/34189756/
- Infarto miocardico e trombosi della vena azygos dopo la vaccinazione con ChAdOx1 nCoV-19 in un paziente in emodialisi: https://pubmed.ncbi.nlm.nih.gov/34650896/
- Trombocitopenia trombotica immunitaria refrattaria indotta da vaccino (VITT) trattata con scambio plasmatico terapeutico ritardato (TPE): https://pubmed.ncbi.nlm.nih.gov/34672380/ .
- Raro caso di emorragia intracranica associata al vaccino COVID-19 con trombosi del seno venoso: https://pubmed.ncbi.nlm.nih.gov/34556531/ .
- Mal di testa ritardato dopo la vaccinazione COVID-19: un segnale di allarme per la trombosi venosa cerebrale indotta dal vaccino: https://pubmed.ncbi.nlm.nih.gov/34535076/ .
- Caratteristiche cliniche della trombocitopenia indotta da vaccino e della trombosi immunitaria: https://pubmed.ncbi.nlm.nih.gov/34379914/ .
- Predittori di mortalità nella trombocitopenia trombotica dopo la vaccinazione adenovirale contro il COVID-19: il punteggio FAPIC: https://pubmed.ncbi.nlm.nih.gov/34545400/
- Ictus ischemico come caratteristica di presentazione della trombocitopenia trombotica immune indotta dalla vaccinazione ChAdOx1-nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34035134/
- Trattamento endovascolare per trombosi del seno venoso cerebrale e trombocitopenia indotte dal vaccino dopo la vaccinazione con ChAdOx1 nCoV-19: rapporto di tre casi: https://pubmed.ncbi.nlm.nih.gov/34782400/
- Possibili fattori scatenanti di trombocitopenia e/o emorragia da parte del vaccino BNT162b2, P몭 zer-BioNTech: https://pubmed.ncbi.nlm.nih.gov/34660652/ .
- Siti multipli di trombosi arteriosa in un paziente di 35 anni dopo la vaccinazione con ChAdOx1 (AstraZeneca), che ha richiesto una trombectomia chirurgica d’emergenza femorale e carotidea: https://pubmed.ncbi.nlm.nih.gov/34644642/
- Serie di casi di trombocitopenia trombotica indotta da vaccino in un ospedale universitario di Londra: https://pubmed.ncbi.nlm.nih.gov/34694650/
- Complicazioni neuro-oftalmiche con trombocitopenia e trombosi indotte dal vaccino ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34726934/
- Eventi trombotici dopo la vaccinazione contro il COVID-19 in soggetti di età superiore ai 50 anni: risultati di uno studio di popolazione in Italia: https://pubmed.ncbi.nlm.nih.gov/34835237/
- Emorragia intracerebrale associata a trombocitopenia trombotica indotta da vaccino dopo la vaccinazione ChAdOx1 nCOVID-19 in una donna incinta: https://pubmed.ncbi.nlm.nih.gov/34261297/
- Incidenza specifica per età e sesso della trombosi del seno venoso cerebrale associata alla vaccinazione Ad26.COV2.S COVID-19: https://pubmed.ncbi.nlm.nih.gov/34724036/ .
- Necrosi genitale con trombosi cutanea in seguito alla vaccinazione con mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34839563/
- Trombosi del seno venoso cerebrale dopo la vaccinazione COVID-19 basata su mRNA: https://pubmed.ncbi.nlm.nih.gov/34783932/ .
- Trombosi immunitaria indotta da vaccino COVID-19 con trombosi trombocitopenica (VITT) e sfumature di grigio nella formazione di trombi: https://pubmed.ncbi.nlm.nih.gov/34624910/
- Infarto miocardico acuto con sopraslivellamento del tratto ST secondario a trombosi immunitaria con trombocitopenia indotta da vaccino (VITT): https://pubmed.ncbi.nlm.nih.gov/34580132/
- Trombosi con sindrome trombocitopenica (TTS) dopo la vaccinazione con AstraZeneca ChAdOx1 nCoV-19 (AZD1222) COVID-19: un’analisi rischio-benefico per persone <60% analisi rischio-beneficio per persone <60 anni in Australia: https: // pubmed.ncbi.nlm.nih.gov/34272095/
- Caratteristiche ed esiti dei pazienti con trombosi del seno venoso cerebrale nella trombocitopenia trombotica immune indotta dal vaccino SARS-CoV-2: https://jamanetwork.com/journals/jamaneurology/fullarticle/2784622
- Caso di studio sulla sindrome da trombosi e trombocitopenia dopo la somministrazione del vaccino AstraZeneca COVID-19: https://pubmed.ncbi.nlm.nih.gov/34781321/
- Trombosi con sindrome trombocitopenica associata ai vaccini COVID-19: https://pubmed.ncbi.nlm.nih.gov/34062319/
- Trombosi del seno venoso cerebrale in seguito alla vaccinazione con ChAdOx1: il primo caso di trombosi definita con sindrome trombocitopenica in India: https://pubmed.ncbi.nlm.nih.gov/34706921/
- Trombosi associata al vaccino COVID-19 con sindrome trombocitopenica (TTS): revisione sistematica e analisi post hoc: https://pubmed.ncbi.nlm.nih.gov/34698582/
- Preoccupazioni per gli effetti avversi della trombocitopenia e della trombosi dopo la vaccinazione contro il COVID-19 trasmessa da adenovirus: https://pubmed.ncbi.nlm.nih.gov/34541935/
- Trombosi del seno venoso cerebrale dopo la vaccinazione COVID-19: gestione neurologica e radiologica: https://pubmed.ncbi.nlm.nih.gov/34327553/ .
- Rapporto su un caso: trombosi venosa del seno cerebrale in due pazienti con vaccino AstraZeneca SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34609603/
- Trombosi immunitaria indotta da vaccino e sindrome trombocitopenica dopo la vaccinazione contro il coronavirus 2 della sindrome respiratoria acuta grave trasmessa da adenovirus: una nuova ipotesi sui meccanismi e le implicazioni per il futuro sviluppo del vaccino: https://pubmed.ncbi.nlm.nih.gov/34664303/ .
- Trombosi nella malattia delle arterie periferiche e trombocitopenia trombotica in seguito alla vaccinazione adenovirale contro il COVID-19: https://pubmed.ncbi.nlm.nih.gov/34649281/
- Trombosi del seno venoso cerebrale ed eventi trombotici dopo vaccini COVID-19 basati su vettori: revisione sistematica e meta-analisi: https://pubmed.ncbi.nlm.nih.gov/34610990/ .
- Trombosi dopo la vaccinazione COVID-19: possibile collegamento ai percorsi ACE: https://pubmed.ncbi.nlm.nih.gov/34479129/
- Trombosi dell’arteria maggiore e vaccinazione contro ChAdOx1 nCov-19 https://pubmed.ncbi.nlm.nih.gov/34839830/
- Comprensione del rischio di trombosi con sindrome trombocitopenica in seguito alla vaccinazione Ad26.COV2.S: https://pubmed.ncbi.nlm.nih.gov/34595694/
- Commenti sulla trombosi dopo la vaccinazione: la sequenza leader della proteina spike potrebbe essere responsabile della trombosi e della trombocitopenia mediata da anticorpi: https://pubmed.ncbi.nlm.nih.gov/34788138
- Trombosi in fase pre e post vaccinale del COVID-19; https://pubmed.ncbi.nlm.nih.gov/34650382/
- Trombocitopenia e trombosi associate al vaccino: endoteliopatia venosa che porta a micro-macrotrombosi venosa combinata: https://pubmed.ncbi.nlm.nih.gov/34833382/
- Sindrome da trombosi e trombocitopenia che causano occlusione carotidea sintomatica isolata dopo il vaccino COVID-19 Ad26.COV2.S (Janssen): https://pubmed.ncbi.nlm.nih.gov/34670287/
- Una presentazione insolita di trombosi venosa profonda acuta dopo il vaccino Modern COVID-19: rapporto sul caso: https://pubmed.ncbi.nlm.nih.gov/34790811/
- Le immunoglobuline endovenose immediate ad alte dosi seguite da un trattamento diretto con inibitori della trombina sono cruciali per la sopravvivenza nella trombocitopenia trombotica immunitaria indotta da vaccino VITT adenovirale vettore Sars-Covid-19 con trombosi venosa del seno cerebrale e della vena porta: https://pubmed . ncbi.nlm.nih.gov/34023956/ .
- Formazione di trombosi dopo la vaccinazione COVID-19 aspetti immunologici: articolo di revisione: https://pubmed.ncbi.nlm.nih.gov/34629931/
- Imaging e risultati ematologici nella trombosi e trombocitopenia dopo la vaccinazione con ChAdOx1 nCoV-19 (AstraZeneca): https://pubmed.ncbi.nlm.nih.gov/34402666/
- Trombosi del seno venoso cerebrale, embolia polmonare e trombocitopenia dopo la vaccinazione COVID-19 in un uomo taiwanese: un caso clinico e una revisione della letteratura: https://pubmed.ncbi.nlm.nih.gov/34630307/
- Trombosi fatale del seno venoso cerebrale dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/33983464/
- Radici autoimmuni degli eventi trombotici dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34508917/ .
- Nuova trombosi della vena porta nella cirrosi: la trombofilia è esacerbata dal vaccino o dal COVID-19 https://www.jcehepatology.com/article/S0973-6883(21)00545-4/fulltext .
- Trombosi del seno venoso cerebrale dopo la vaccinazione con mRNA COVID-19 di BNT162b2: https://pubmed.ncbi.nlm.nih.gov/34796065/ .
- Un caso di presentazione clinica insolita e lieve di trombocitopenia trombotica immunitaria indotta dal vaccino COVID-19 con trombosi della vena splancnica: https://pubmed.ncbi.nlm.nih.gov/34843991/
- Trombosi del seno venoso cerebrale in seguito alla vaccinazione con Pfizer-BioNTech COVID-19 (BNT162b2): https://pubmed.ncbi.nlm.nih.gov/34595867/
- Un caso di porpora trombocitopenica idiopatica dopo una dose di richiamo del vaccino COVID-19 BNT162b2 (Pfizer-Biontech): https://pubmed.ncbi.nlm.nih.gov/34820240/
- Trombocitopenia immune trombotica immunitaria indotta da vaccino (VITT): targeting dei meccanismi patologici con gli inibitori della tirosina chinasi di Bruton: https://pubmed.ncbi.nlm.nih.gov/33851389/
- Eventi tromboembolici nelle donne più giovani esposte ai vaccini Pfizer-BioNTech o Moderna COVID-19: https://pubmed.ncbi.nlm.nih.gov/34264151/
- Trombosi dopo la vaccinazione COVID-19 con vettore adenovirus: una preoccupazione per la malattia di base: https://pubmed.ncbi.nlm.nih.gov/34755555/
- Sito insolito di trombosi venosa profonda dopo la vaccinazione contro il coronavirus mRNA-2019 (COVID-19): https://pubmed.ncbi.nlm.nih.gov/34840204/
- Trombosi venosa profonda dopo la vaccinazione con Ad26.COV2.S nei maschi adulti: https://pubmed.ncbi.nlm.nih.gov/34659839/ .
- Caratteristiche cliniche e biologiche della trombosi del seno venoso cerebrale dopo la vaccinazione con ChAdOx1 nCov-19; https://jnnp.bmj.com/content/early/2021/09/29/jnnp-2021-327340 .
- La vaccinazione COV2-S può rivelare una trombofilia ereditaria: trombosi massiva del seno venoso cerebrale in un giovane con conta piastrinica normale: https://pubmed.ncbi.nlm.nih.gov/34632750/
- Risultati post-mortem nella trombocitopenia trombotica indotta da vaccino: https://haematologica.org/article/view/haematol.2021.279075
- Trombosi indotta dal vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34802488/ .
- Infiammazione e attivazione piastrinica dopo i vaccini COVID-19: possibili meccanismi alla base della trombocitopenia e della trombosi immunitaria indotte dal vaccino: https://pubmed.ncbi.nlm.nih.gov/34887867/ .
- Reazione anafilattoide e trombosi coronarica correlate al vaccino mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34863404/ .
- Presenza di infarto splenico dovuto a trombosi arteriosa dopo la vaccinazione con COVID-19: https://pubmed.ncbi.nlm.nih.gov/34876440/
- Trombosi venosa profonda più di due settimane dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/33928773/
- Informazioni sulla trombocitopenia trombotica immunomediata indotta dal vaccino ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34587242/
- Gestione di un paziente con una rara sindrome da malformazione congenita degli arti dopo trombosi e trombocitopenia indotte dal vaccino SARS-CoV-2 (VITT): https://pubmed.ncbi.nlm.nih.gov/34097311/
- Trombocitopenia e trombosi splancnica dopo la vaccinazione con Ad26.COV2.S trattate con successo con shunt portosistemico intraepatico intraepatico transgiugulare e trombectomia: https://onlinelibrary.wiley.com/doi/10.1002/ajh.26258
- Chang, JC e Hawley, HB (2021). Trombocitopenia e trombosi associate ai vaccini: endoteliopatia venosa che porta alla micro-macrotrombosi combinata venosa. Medicina (Kaunas), 57(11). doi:10.3390/medicina57111163. https://www.ncbi.nlm.nih.gov/pubmed/34833382
- Potenziale rischio di eventi trombotici dopo la vaccinazione COVID-19 con Oxford-AstraZeneca nelle donne che ricevono estrogeni: https://pubmed.ncbi.nlm.nih.gov/34734086/
- Eventi avversi trombotici segnalati per i vaccini COVID-19 Moderna, Pfizer e Oxford-AstraZeneca: confronto tra insorgenza e risultati clinici nel database EudraVigilance: https://pubmed.ncbi.nlm.nih.gov/34835256/
- Incidenza prevista e osservata di eventi tromboembolici tra i coreani vaccinati con il vaccino ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34254476/
- Tre casi di tromboembolia venosa acuta nelle donne dopo la vaccinazione contro il coronavirus 2019: https://pubmed.ncbi.nlm.nih.gov/34352418/
- Shazley, O. e Alshazley, M. (2021). Un uomo di 52 anni positivo al COVID si è presentato con tromboembolia venosa e coagulazione intravascolare disseminata in seguito alla vaccinazione Johnson & Johnson: un caso di studio. Cureus, 13(7), e16383.doi:10.7759/cureus.16383. https://www.ncbi.nlm.nih.gov/pubmed/34408937
Trombocitopenia
Condizione in cui il numero di piastrine nel sangue è inferiore alla norma. Può comportare una facilità di ematomi e un’eccessiva emorragia da ferite o sanguinamenti nelle membrane mucose e in altri tessuti.
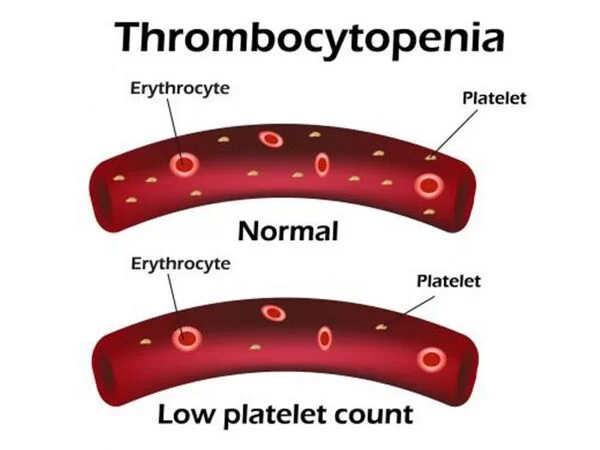
La lista dei 116 studi medici in materia
- Trombocitopenia trombotica immune indotta da vaccino con coagulazione intravascolare disseminata e morte dopo la vaccinazione ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34171649/
- Segnalazioni di casi statunitensi di trombosi del seno venoso cerebrale con trombocitopenia dopo la vaccinazione con Ad26.COV2.S (contro covid-19), dal 2 marzo al 21 aprile 2020: https://pubmed.ncbi.nlm.nih.gov/33929487/
- Gestione della trombosi venosa cerebrale e splancnica associata a trombocitopenia in soggetti precedentemente vaccinati con Vaxzevria (AstraZeneca): presa di posizione della Società Italiana per lo Studio dell’Emostasi e della Trombosi (SISET): https://pubmed.ncbi.nlm.nih.gov /33871350/
- Trombocitopenia trombotica immunitaria indotta da vaccino e trombosi del seno venoso cerebrale dopo la vaccinazione con COVID-19; una revisione sistematica: https://www.sciencedirect.com/science/article/pii/S0022510X21003014
- Trombosi con sindrome trombocitopenica associata ai vaccini COVID-19: https://www.sciencedirect.com/science/article/abs/pii/S0735675721004381
- Trombosi e trombocitopenia indotte dal vaccino Covid-19: un commento su un dilemma clinico importante e pratico: https://www.sciencedirect.com/science/article/abs/pii/S0033062021000505
- Trombosi con sindrome trombocitopenica associata ai vaccini con vettori virali COVID-19: https://www.sciencedirect.com/science/article/abs/pii/S0953620521001904
- Trombocitopenia trombotica immuno-immune indotta dal vaccino COVID-19: una causa emergente di trombosi della vena splancnica: https://www.sciencedirect.com/science/article/pii/S1665268121000557
- I ruoli delle piastrine nella coagulopatia associata a COVID-19 e nella trombocitopenia immunitaria trombotica immunitaria indotta da vaccino (covid): https://www.sciencedirect.com/science/article/pii/S1050173821000967
- Trombocitopenia trombotica immune indotta dal vaccino SARS-CoV-2: https://www.nejm.org/doi/full/10.1056/nejme2106315
- Trombosi e trombocitopenia dopo la vaccinazione con ChAdOx1 nCoV-19: https://www.nejm.org/doi/full/10.1056/NEJMoa2104882?query=recirc_curatedRelated_article
- Risultati post-mortem nella trombocitopenia trombotica indotta da vaccino (covid-19): https://haematologica.org/article/view/haematol.2021.279075
- Trombocitopenia, inclusa trombocitopenia immunitaria dopo aver ricevuto vaccini mRNA COVID-19 segnalati al Vaccine Adverse Event Reporting System (VAERS): https://www.sciencedirect.com/science/article/pii/S0264410X21005247
- Ipotesi alla base dei rarissimi casi di trombosi con sindrome trombocitopenica dopo la vaccinazione SARS-CoV-2: https://www.sciencedirect.com/science/article/abs/pii/S0049384821003315
- Insufficienza surrenalica primaria associata a trombocitopenia trombotica immune indotta dal vaccino Oxford-AstraZeneca ChAdOx1 nCoV-19 (VITT): https://www.sciencedirect.com/science/article/pii/S0953620521002363
- Primi risultati del trattamento con bivalirudina per la trombocitopenia trombotica e la trombosi del seno venoso cerebrale dopo la vaccinazione con Ad26.COV2.S: https://www.sciencedirect.com/science/article/pii/S0196064421003425
- Meccanismi di immunotrombosi nella trombocitopenia trombotica indotta da vaccino (VITT) rispetto all’infezione naturale da SARS-CoV-2: https://www.sciencedirect.com/science/article/abs/pii/S0896841121000706
- Trombocitopenia trombotica indotta da vaccino: il capitolo oscuro di una storia di successo: https://www.sciencedirect.com/science/article/pii/S2589936821000256
- Trombosi del seno venoso cerebrale e trombocitopenia dopo la vaccinazione COVID-19: rapporto di due casi nel Regno Unito: https://www.sciencedirect.com/science/article/abs/pii/S088915912100163X
- Porpora trombocitopenica immune dopo la vaccinazione con vaccino COVID-19 (ChAdOx1 nCov-19): https://www.sciencedirect.com/science/article/abs/pii/S0006497121013963 .
- Trombocitopenia trombotica indotta da vaccino, un caso raro ma grave di fuoco amico nella battaglia contro la pandemia di COVID-19: quale patogenesi?: https://www.sciencedirect.com/science/article/pii/S0953620521002314
- Trombocitopenia e trombosi del seno venoso intracranico dopo esposizione al “vaccino AstraZeneca COVID-19”: https://pubmed.ncbi.nlm.nih.gov/33918932/
- Trombocitopenia in seguito alla vaccinazione P몭zer e Moderna SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/33606296/
- Trombocitopenia immunitaria grave e refrattaria che si verifica dopo la vaccinazione SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/33854395/
- Eruzione purpurica e trombocitopenia dopo il vaccino mRNA-1273 (moderno) contro il COVID-19: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7996471/
- Trombosi con trombocitopenia dopo vaccino con RNA messaggero -1273: https://pubmed.ncbi.nlm.nih.gov/34181446/
- Prima dose di vaccini ChAdOx1 e BNT162b2 COVID-19 ed eventi trombocitopenici, tromboembolici ed emorragici in Scozia: https://www.nature.com/articles/s41591-021-01408-4
- Esacerbazione della trombocitopenia immunitaria dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34075578/
- Saggi immunologici PF4 nella trombocitopenia trombotica indotta da vaccino: https://www.nejm.org/doi/full/10.1056/NEJMc2106383
- Epitopi anticorpali nella trombocitopenia trombotica immunitaria immunitaria indotta da vaccino: https://www.nature.com/articles/s41586-021-03744-4
- Trombosi con sindrome trombocitopenica associata ai vaccini COVID-19: https://www.sciencedirect.com/science/article/abs/pii/S0735675721004381 .
- Trombocitopenia immunitaria associata al vaccino mRNA COVID-19 BNT162b2 di Pfizer-BioNTech: https://www.sciencedirect.com/science/article/pii/S2214250921002018 .
- Trombosi immunitaria e trombocitopenia (VITT) associate al vaccino COVID-19: raccomandazioni diagnostiche e terapeutiche per una nuova sindrome: https://pubmed.ncbi.nlm.nih.gov/33987882/
- Test di laboratorio per sospetto di trombocitopenia trombotica (immune) indotta dal vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34138513/
- Emorragia intracerebrale dovuta a trombosi con sindrome trombocitopenica dopo la vaccinazione COVID-19: il primo caso fatale in Corea: https://pubmed.ncbi.nlm.nih.gov/34402235/
- Rischio di trombocitopenia e tromboembolia dopo la vaccinazione covid-19 e test SARS-CoV-2 positivi: studio di serie di casi autocontrollati: https://pubmed.ncbi.nlm.nih.gov/34446426/
- Trombocitopenia trombotica immunitaria indotta da vaccino e trombosi del seno venoso cerebrale dopo la vaccinazione covid-19; una revisione sistematica: https://pubmed.ncbi.nlm.nih.gov/34365148/ .
- Insufficienza surrenalica primaria associata a trombocitopenia trombotica immune indotta dal vaccino Oxford-AstraZeneca ChAdOx1 nCoV-19 (VITT): https://pubmed.ncbi.nlm.nih.gov/34256983/
- Trombosi venosa cerebrale e trombocitopenia indotta da vaccino.a. Oxford-AstraZeneca COVID-19: un’occasione mancata per un rapido ritorno sull’esperienza: https://pubmed.ncbi.nlm.nih.gov/34033927/
- Trombocitopenia immunitaria in un vaccino post Covid-19 di 22 anni: https://pubmed.ncbi.nlm.nih.gov/33476455/
- Trombocitopenia immunitaria secondaria (ITP) associata al vaccino ChAdOx1 Covid-19: caso clinico: https://pubmed.ncbi.nlm.nih.gov/34377889/
- Trombosi con sindrome trombocitopenica (TTS) in seguito alla vaccinazione AstraZeneca ChAdOx1 nCoV-19 (AZD1222) COVID-19: analisi rischio-beneficio per persone <60 anni in Australia: https://pubmed.ncbi.nlm.nih.gov/34272095/
- Trombosi bilaterale della vena oftalmica superiore, ictus ischemico e trombocitopenia immune dopo la vaccinazione con ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/33864750/
- Rischio di trombocitopenia e tromboembolia dopo la vaccinazione covid-19 e test SARS-CoV-2 positivi: studio di serie di casi autocontrollati: https://pubmed.ncbi.nlm.nih.gov/34446426/
- Prima dose di vaccini ChAdOx1 e BNT162b2 COVID-19 ed eventi trombocitopenici, tromboembolici ed emorragici in Scozia: https://pubmed.ncbi.nlm.nih.gov/34108714/
- Trombocitopenia dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34332437/ .
- Un caso di trombocitopenia multipla e trombosi in seguito alla vaccinazione con ChAdOx1 nCoV-19 contro SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34137813/
- Trombocitopenia trombotica indotta da vaccino: il collegamento sfuggente tra trombosi e vaccini SARS-CoV-2 basati su adenovirus: https://pubmed.ncbi.nlm.nih.gov/34191218/
- Ictus ischemico acuto che rivela trombocitopenia trombotica immune indotta dal vaccino ChAdOx1 nCov-19: impatto sulla strategia di ricanalizzazione: https://pubmed.ncbi.nlm.nih.gov/34175640/
- Piastrine procoagulanti mediate da anticorpi procoagulanti nella trombocitopenia trombotica immune associata alla vaccinazione SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34011137/ .
- Trombocitopenia trombotica dopo la vaccinazione con COVID-19: alla ricerca del meccanismo sottostante: https://pubmed.ncbi.nlm.nih.gov/34071883/
- Trombosi e vaccini SARS-CoV-2: trombocitopenia trombotica immunitaria indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34237213/ .
- Porpora trombotica trombocitopenica trombocitopenica acquisita: una malattia rara associata al vaccino BNT162b2: https://pubmed.ncbi.nlm.nih.gov/34105247/ .
- Complessi immunitari, immunità innata e NETosi nella trombocitopenia indotta dal vaccino ChAdOx1: https://pubmed.ncbi.nlm.nih.gov/34405870/ .
- Porpora trombocitopenica immunomediata dopo il vaccino Pfizer-BioNTech COVID-19 in una donna anziana: https://pubmed.ncbi.nlm.nih.gov/34513446/
- Trombocitopenia immunomediata associata al vaccino Ad26.COV2.S (Janssen; Johnson & Johnson): https://pubmed.ncbi.nlm.nih.gov/34469919/ .
- Trombocitopenia transitoria con autoanticorpi piastrinici specifici per la glicoproteina dopo la vaccinazione con Ad26.COV2.S: caso clinico: https://pubmed.ncbi.nlm.nih.gov/34516272/ .
- Vaccino COVID-19, trombocitopenia trombotica immune, ittero, iperviscosità: preoccupazione nei casi con problemi epatici sottostanti: https://pubmed.ncbi.nlm.nih.gov/34509271/ .
- Trombocitopenia immune dopo la vaccinazione durante la pandemia COVID-19: https://pubmed.ncbi.nlm.nih.gov/34435486/
- Trombocitopenia indotta da vaccino con forte mal di testa: https://pubmed.ncbi.nlm.nih.gov/34525282/
- Trombocitopenia trombotica immunitaria indotta da vaccino che causa una forma grave di trombosi venosa cerebrale con un alto tasso di mortalità: una serie di casi: https://pubmed.ncbi.nlm.nih.gov/34393988/ .
- Interazioni dell’adenovirus con piastrine e coagulazione e sindrome trombotica trombocitopenica autoimmune associata al vaccino: https://pubmed.ncbi.nlm.nih.gov/34407607/ .
- Approccio australiano e neozelandese alla diagnosi e al trattamento della trombosi immunitaria indotta da vaccino e della trombocitopenia immunitaria: https://pubmed.ncbi.nlm.nih.gov/34490632/
- Uno studio osservazionale per identificare la prevalenza della trombocitopenia e degli anticorpi anti-PF4/polianioni negli operatori sanitari norvegesi dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/33909350/
- Un raro caso di trombosi e trombocitopenia della vena oftalmica superiore dopo la vaccinazione ChAdOx1 nCoV-19 contro SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34276917/
- Trombosi e sindrome respiratoria acuta grave Vaccini contro il coronavirus 2: trombocitopenia trombotica immunitaria indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34237213/ .
- Trombosi della vena renale ed embolia polmonare secondarie alla trombocitopenia immune trombotica indotta da vaccino (VITT): https://pubmed.ncbi.nlm.nih.gov/34268278/ .
- Ischemia degli arti e trombosi dell’arteria polmonare dopo il vaccino ChAdOx1 nCoV-19 (Oxford-AstraZeneca): un caso di trombocitopenia trombotica immune indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/33990339/ .
- Un caso di trombocitopenia trombotica immuno-immune indotta da vaccino con trombosi artero-venosa massiva: https://pubmed.ncbi.nlm.nih.gov/34059191/
- Trombocitopenia in un adolescente con anemia falciforme dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34331506/
- Trombocitopenia indotta da vaccino con forte mal di testa: https://pubmed.ncbi.nlm.nih.gov/34525282/
- ChAdOx1 interagisce con CAR e PF4 con implicazioni per la trombosi con sindrome trombocitopenica: https://www.science.org/doi/10.1126/sciadv.abl8213
- Trombocitopenia immunitaria trombotica letale indotta da vaccino (VITT) in seguito all’annuncio 26.COV2.S: primo caso documentato al di fuori degli Stati Uniti: https://pubmed.ncbi.nlm.nih.gov/34626338/
- Un disturbo trombocitopenico protrombotico simile alla trombocitopenia indotta da eparina dopo la vaccinazione contro il coronavirus-19: https://europepmc.org/article/PPR/PPR304469 435 .
- VITT (trombocitopenia trombotica immune indotta da vaccino) dopo la vaccinazione con ChAdOx1 nCoV-19 https://pubmed.ncbi.nlm.nih.gov/34731555/
- Trombocitopenia trombotica immune indotta da vaccino (VITT): una nuova entità clinico-patologica con presentazioni cliniche eterogenee: https://pubmed.ncbi.nlm.nih.gov/34159588/
- Trattamento dell’ictus ischemico acuto associato alla trombocitopenia trombotica immunitaria indotta dal vaccino ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34461442/
- Trombosi del seno venoso cerebrale dopo la vaccinazione: l’esperienza del Regno Unito: https://pubmed.ncbi.nlm.nih.gov/34370974/
- Trombosi delle vene venose cerebrali/seno venoso con sindrome trombocitopenica dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34373413/
- Trombosi della vena porta dovuta a trombocitopenia immunitaria trombotica immunitaria (VITT) indotta da vaccino dopo la vaccinazione Covid con ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34598301/
- Sindrome HIT spontanea: sostituzione del ginocchio, infezione e paralleli con trombocitopenia trombotica immunitaria indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34144250/
- Trombocitopenia con ictus ischemico acuto ed emorragia in un paziente recentemente vaccinato con un vaccino COVID-19 basato su vettore adenovirale: https://pubmed.ncbi.nlm.nih.gov/33877737/
- Trombocitopenia associata al vaccino ChAdOx1 nCoV-19: tre casi di trombocitopenia immune dopo 107.720 dosi di vaccinazione ChAdOx1 in Thailandia: https://pubmed.ncbi.nlm.nih.gov/34483267/ .
- Embolia polmonare, attacco ischemico transitorio e trombocitopenia dopo il vaccino Johnson & Johnson COVID-19: https://pubmed.ncbi.nlm.nih.gov/34261635/
- Considerazioni neurochirurgiche rispetto alla craniectomia decompressiva per emorragia intracerebrale dopo la vaccinazione SARS-CoV-2 nella trombocitopenia trombotica indotta da vaccino-VITT: https://pubmed.ncbi.nlm.nih.gov/34202817/
- Trombocitopenia secondaria dopo vaccinazione SARS-CoV-2: caso clinico di emorragia ed ematoma dopo chirurgia orale minore: https://pubmed.ncbi.nlm.nih.gov/34314875/ .
- Tromboembolia venosa e trombocitopenia lieve dopo la vaccinazione con ChAdOx1 nCoV-19 https://pubmed.ncbi.nlm.nih.gov/34384129/
- Esacerbazione fatale della sindrome trombocitopenica trombotica indotta da ChadOx1-nCoV-19 dopo il successo della terapia iniziale con immunoglobuline per via endovenosa: una logica per il monitoraggio dei livelli di immunoglobuline G: https://pubmed.ncbi.nlm.nih.gov/34382387/
- Un raro caso di trombocitopenia trombotica indotta da vaccino (VITT) COVID-19 che colpisce la circolazione arteriosa venosplancnica e polmonare da un ospedale generale distrettuale del Regno Unito: https://pubmed.ncbi.nlm.nih.gov/34535492/
- Trombocitopenia trombotica indotta da vaccino COVID-19: una serie di casi: https://pubmed.ncbi.nlm.nih.gov/34527501/
- Trombocitopenia immune dopo immunizzazione con il vaccino Vaxzevria ChadOx1-S (AstraZeneca), Victoria, Australia: https://pubmed.ncbi.nlm.nih.gov/34756770/
- Segnalazione di un caso di trombocitopenia immune dopo la vaccinazione con ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34751013/ .
- Trombocitopenia con ictus ischemico acuto ed emorragia in un paziente recentemente vaccinato con un vaccino COVID-19 basato su vettore adenovirale: https://pubmed.ncbi.nlm.nih.gov/33877737/
- Emorragia intracerebrale e trombocitopenia dopo il vaccino AstraZeneca COVID-19: sfide cliniche e diagnostiche della trombocitopenia trombotica indotta dal vaccino: https://pubmed.ncbi.nlm.nih.gov/34646685/
- Trombocitopenia, inclusa trombocitopenia immunitaria dopo aver ricevuto vaccini mRNA COVID-19 segnalati al Vaccine Adverse Event Reporting System (VAERS): https://pubmed.ncbi.nlm.nih.gov/34006408/
- Trombocitopenia immunitaria di nuova diagnosi in una paziente in gravidanza dopo la vaccinazione contro la malattia da coronavirus 2019: https://pubmed.ncbi.nlm.nih.gov/34420249/
- Trombocitopenia in un adolescente con anemia falciforme dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34331506/
- Dolore addominale ed emorragia surrenale bilaterale da trombocitopenia trombotica immune indotta dal vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34546343/
- Tromboembolia venosa e trombocitopenia lieve dopo la vaccinazione ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34384129/ .
- Trombocitopenia immune grave conseguente alla vaccinazione contro il COVID-19: rapporto di quattro casi e revisione della letteratura: https://pubmed.ncbi.nlm.nih.gov/34653943/ .
- Recidiva di trombocitopenia immune dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34591991/
- Immagini della trombocitopenia trombotica immune indotta dal vaccino Oxford/AstraZeneca® COVID-19: https://pubmed.ncbi.nlm.nih.gov/33962903/ .
- Interazioni dell’adenovirus con piastrine e coagulazione e sindrome trombocitopenica trombotica immunitaria indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34407607/
- Segnalazione di un caso complicato di trombocitopenia immunitaria trombotica A a lungo termine indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34835275/ .
- Prevalenza di trombocitopenia, anticorpi anti-fattore piastrinico 4 e D-dimero elevato nei thailandesi dopo la vaccinazione con ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34568726/
- Ictus talamico bilaterale: un caso di trombocitopenia trombotica immunitaria indotta da vaccino COVID-19 (VITT) o una coincidenza dovuta a fattori di rischio sottostanti: https://pubmed.ncbi.nlm.nih.gov/34820232/ .
- Trattamento efficace della trombocitopenia trombotica immunitaria indotta da vaccino in una paziente di 26 anni: https://pubmed.ncbi.nlm.nih.gov/34614491/
- Rapporto di un caso: trombocitopenia trombotica immunitaria indotta da vaccino in un paziente con cancro del pancreas dopo vaccinazione con RNA messaggero-1273: https://pubmed.ncbi.nlm.nih.gov/34790684/
- Trombocitopenia trombotica indotta da vaccino dopo la vaccinazione Ad26.COV2.S in un uomo che si presenta come tromboembolia venosa acuta: https://pubmed.ncbi.nlm.nih.gov/34096082/
- Helms, JM, Ansteatt, KT, Roberts, JC, Kamatam, S., Foong, KS, Labayog, JS e Tarantino, MD (2021). Trombocitopenia immunitaria grave e refrattaria che si verifica dopo il vaccino SARS-CoV-2. J Blood Med, 12, 221-224. doi:10.2147/JBM.S307047. https://www.ncbi.nlm.nih.gov/pubmed/33854395
- Hippisley-Cox, J., Patone, M., Mei, XW, Saatci, D., Dixon, S., Khunti, K., . . . Coupland, CAC (2021). Rischio di trombocitopenia e tromboembolia dopo la vaccinazione covid-19 e test positivo per SARS-CoV-2: studio di serie di casi autocontrollati. BMJ, 374, n1931.doi:10.1136/bmj.n1931. https://www.ncbi.nlm.nih.gov/pubmed/34446426
- Lee, EJ, Cines, DB, Gernsheimer, T, Kessler, C, Michel, M, Tarantino, MD, . . . . . . . . . Bussel, JB (2021). Trombocitopenia in seguito alla vaccinazione P몭zer e Modern SARS-CoV-2. Am J Hematol, 96(5), 534-537. doi:10.1002/jh.26132. https://www.ncbi.nlm.nih.gov/pubmed/33606296
- Welsh, KJ, Baumblatt, J., Chege, W., Goud, R., & Nair, N. (2021). Trombocitopenia inclusa trombocitopenia immunitaria dopo la ricezione di vaccini mRNA COVID-19 segnalati al Vaccine Adverse Event Reporting System (VAERS). Vaccino, 39(25), 3329-3332.doi:10.1016/j.vaccine.2021.04.054. https://www.ncbi.nlm.nih.gov/pubmed/34006408
- Recidiva di trombocitopenia immune dopo la vaccinazione covid-19 in un giovane paziente maschio: https://pubmed.ncbi.nlm.nih.gov/34804803/ .
- Sanguinamento cavernoso peduncolare e sintomatico dopo la vaccinazione SARS-CoV-2 indotta da trombocitopenia immunitaria: https://pubmed.ncbi.nlm.nih.gov/34549178/ .
- da vaccino con coagulazione intravascolare disseminata e morte in seguito al vaccino ChAdOx1 nCoV-19: https://www.strokejournal.org/article/S1052-3057(21)00341-4/fulltext Trombocitopenia trombotica immunitaria indotta
Trombosi venosa cerebrale
Un tipo di ictus in cui i canali venosi del cervello si trombizzano, provocando un infarto cerebrale nelle aree corrispondenti alla trombosi.
La lista dei 61 studi medici in materia
- Trombosi del seno venoso cerebrale nella popolazione statunitense dopo la vaccinazione SARS-CoV-2 con adenovirus e dopo COVID-19: https://www.sciencedirect.com/science/article/pii/S0735109721051949
- Trombosi del seno venoso cerebrale negativa per anticorpi anti-PF4 senza trombocitopenia dopo immunizzazione con vaccino COVID-19 in un maschio indiano anziano senza comorbilità trattato con anticoagulanti convenzionali a base di eparina-warfarin: https://www.sciencedirect.com/science/article/pii /S1871402121002046
- Trombosi venosa cerebrale dopo il vaccino SARS-CoV-2 mRNA BNT162b2: https://www.sciencedirect.com/science/article/abs/pii/S1052305721003098
- Trombosi del seno venoso cerebrale dopo la vaccinazione: l’esperienza del Regno Unito: https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)01788-8/fulltext
- Segnalazioni di casi statunitensi di trombosi del seno venoso cerebrale con trombocitopenia dopo la vaccinazione con Ad26.COV2.S (contro covid-19), dal 2 marzo al 21 aprile 2020: https://pubmed.ncbi.nlm.nih.gov/33929487/
- Gestione della trombosi venosa cerebrale e splancnica associata a trombocitopenia in soggetti precedentemente vaccinati con Vaxzevria (AstraZeneca): presa di posizione della Società Italiana per lo Studio dell’Emostasi e della Trombosi (SISET): https://pubmed.ncbi.nlm.nih.gov /33871350/
- Trombocitopenia trombotica immunitaria indotta da vaccino e trombosi del seno venoso cerebrale dopo la vaccinazione con COVID-19; una revisione sistematica: https://www.sciencedirect.com/science/article/pii/S0022510X21003014
- Primi risultati del trattamento con bivalirudina per la trombocitopenia trombotica e la trombosi del seno venoso cerebrale dopo la vaccinazione con COV2.S: https://www.sciencedirect.com/science/article/pii/S0196064421003425
- Un raro caso di un maschio asiatico di mezza età con trombosi venosa cerebrale dopo la vaccinazione AstraZeneca contro il COVID-19: https://www.sciencedirect.com/science/article/pii/S0735675721005714
- Trombosi del seno venoso cerebrale e trombocitopenia dopo la vaccinazione COVID-19: rapporto di due casi nel Regno Unito: https://www.sciencedirect.com/science/article/abs/pii/S088915912100163X
- Raccomandazioni diagnostico-terapeutiche del gruppo di lavoro di esperti ad hoc FACME sulla gestione della trombosi venosa cerebrale correlata alla vaccinazione COVID-19: https://www.sciencedirect.com/science/article/pii/S0213485321000839
- Vaccinazione COVID-19: informazioni sulla comparsa di trombosi arteriosa e venosa utilizzando i dati di VigiBase: https://pubmed.ncbi.nlm.nih.gov/33863748/
- Trombosi venosa cerebrale associata al vaccino covid-19 in Germania: https://onlinelibrary.wiley.com/doi/10.1002/ana.26172
- Trombosi venosa cerebrale in seguito alla vaccinazione con mRNA di BNT162b2 di BNT162b2 contro SARS-CoV-2: un evento di cigno nero: https://pubmed.ncbi.nlm.nih.gov/34133027/
- L’importanza di riconoscere la trombosi venosa cerebrale in seguito alla vaccinazione anti-COVID-19: https://pubmed.ncbi.nlm.nih.gov/34001390/
- Trombosi del seno venoso cerebrale negativa per anticorpi anti-PF4 senza trombocitopenia dopo immunizzazione con vaccino COVID-19 in un maschio indiano anziano, senza comorbilità, trattato con anticoagulanti convenzionali a base di eparina-warfarin: https://www.sciencedirect.com/science/article /pii/S1871402121002046 .
- Trombocitopenia trombotica immunitaria indotta da vaccino e trombosi del seno venoso cerebrale dopo la vaccinazione covid-19; una revisione sistematica: https://pubmed.ncbi.nlm.nih.gov/34365148/ .
- Un raro caso di trombosi venosa cerebrale e coagulazione intravascolare disseminata temporaneamente associata alla somministrazione del vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/33917902/
- Trombosi venosa cerebrale acuta ed embolia dell’arteria polmonare associate al vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34247246/ .
- Trombosi venosa cerebrale e trombocitopenia indotta da vaccino.a. Oxford-AstraZeneca COVID-19: un’occasione mancata per un rapido ritorno sull’esperienza: https://pubmed.ncbi.nlm.nih.gov/34033927/
- Diagnosi e trattamento della trombosi del seno venoso cerebrale con trombocitopenia trombotica immuno-immune indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/33914590/
- Trombosi del seno venoso dopo la vaccinazione con ChAdOx1 nCov-19: https://pubmed.ncbi.nlm.nih.gov/34420802/
- Trombosi del seno venoso cerebrale in seguito alla vaccinazione contro SARS-CoV-2: un’analisi dei casi segnalati all’Agenzia europea per i medicinali: https://pubmed.ncbi.nlm.nih.gov/34293217/
- Eventi arteriosi, tromboembolia venosa, trombocitopenia e sanguinamento dopo la vaccinazione con Oxford-AstraZeneca ChAdOx1-S in Danimarca e Norvegia: studio di coorte basato sulla popolazione: https://pubmed.ncbi.nlm.nih.gov/33952445/
- Trombosi venosa cerebrale associata al vaccino COVID-19 in Germania: https://pubmed.ncbi.nlm.nih.gov/34288044/
- Infarto cerebrale maligno dopo la vaccinazione con ChAdOx1 nCov-19: una variante catastrofica della trombocitopenia trombotica immunomediata indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34341358/
- Trombosi del seno venoso cerebrale associata a trombocitopenia dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/33845870/ .
- trombosi del seno venoso centrale con emorragia subaracnoidea dopo la vaccinazione con mRNA COVID-19: questi rapporti sono meramente casuali: https://pubmed.ncbi.nlm.nih.gov/34478433/
- Trombosi del seno venoso cerebrale negativa per anticorpi anti-PF4 senza trombocitopenia dopo immunizzazione con vaccino COVID-19 in un maschio indiano anziano senza comorbilità trattato con anticoagulanti convenzionali a base di eparina-warfarin: https://pubmed.ncbi.nlm.nih.gov /34186376/
- Trombosi del seno venoso cerebrale 2 settimane dopo la prima dose di vaccino mRNA SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34101024/
- Trombosi venosa profonda (TVP) che si verifica subito dopo la seconda dose di vaccino SARS-CoV-2 mRNA: https://pubmed.ncbi.nlm.nih.gov/33687691/
- Trombocitopenia trombotica immunitaria indotta da vaccino che causa una forma grave di trombosi venosa cerebrale con alto tasso di mortalità: una serie di casi: https://pubmed.ncbi.nlm.nih.gov/34393988/ .
- Microparticelle procoagulanti: un possibile collegamento tra trombocitopenia immunitaria indotta da vaccino (VITT) e trombosi venosa del seno cerebrale: https://pubmed.ncbi.nlm.nih.gov/34129181/ .
- Trombosi venosa cerebrale acuta ed embolia dell’arteria polmonare associate al vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34247246/ .
- Trombosi venosa cerebrale a seguito della vaccinazione COVID-19 https://pubmed.ncbi.nlm.nih.gov/34045111/ .
- Effetti avversi riportati dopo la vaccinazione contro il COVID-19 in un ospedale di terzo livello, incentrato sulla trombosi del seno venoso cerebrale (CVST): https://pubmed.ncbi.nlm.nih.gov/34092166/
- Trombosi venosa cerebrale associata al vaccino COVID-19 in Germania: https://pubmed.ncbi.nlm.nih.gov/34288044/ .
- Trombosi del seno venoso cerebrale dopo la vaccinazione COVID-19: gestione neurologica e radiologica: https://pubmed.ncbi.nlm.nih.gov/34327553/ .
- Trombosi venosa cerebrale e trombocitopenia dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/33878469/ .
- Trombosi del seno venoso cerebrale e trombocitopenia dopo la vaccinazione COVID-19: rapporto di due casi nel Regno Unito: https://pubmed.ncbi.nlm.nih.gov/33857630/ .
- Trombosi venosa cerebrale indotta dal vaccino SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34090750/ .
- Trombosi del seno venoso cerebrale associata a trombocitopenia trombotica indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34333995/
- Trombosi venosa cerebrale dopo il vaccino BNT162b2 mRNA SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34111775/ .
- Trombosi venosa cerebrale dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34045111/
- Trombosi letale del seno venoso cerebrale dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/33983464/
- Trombosi del seno venoso cerebrale nella popolazione statunitense, dopo la vaccinazione SARS-CoV-2 con adenovirus e dopo COVID-19: https://pubmed.ncbi.nlm.nih.gov/34116145/
- Trombosi venosa cerebrale dopo la vaccinazione COVID-19: il rischio di trombosi aumenta con la somministrazione intravascolare del vaccino: https://pubmed.ncbi.nlm.nih.gov/34286453/ .
- Trombosi del seno venoso centrale con emorragia subaracnoidea dopo la vaccinazione con mRNA COVID-19: questi rapporti sono meramente casuali: https://pubmed.ncbi.nlm.nih.gov/34478433/
- Trombosi del seno venoso cerebrale dopo la vaccinazione ChAdOx1 nCov-19 con una prima risonanza magnetica cerebrale fuorviante: https://pubmed.ncbi.nlm.nih.gov/34244448/
- Primi risultati del trattamento con bivalirudina per la trombocitopenia trombotica e la trombosi del seno venoso cerebrale dopo la vaccinazione con Ad26.COV2.S: https://pubmed.ncbi.nlm.nih.gov/34226070/
- Trombosi del seno venoso cerebrale associata a trombocitopenia post-vaccinazione da COVID-19: https://pubmed.ncbi.nlm.nih.gov/33845870/ .
- Trombosi del seno venoso cerebrale 2 settimane dopo la prima dose di vaccino mRNA SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34101024/ .
- Effetti avversi segnalati dopo la vaccinazione COVID-19 in un ospedale di assistenza terziaria, focus sulla trombosi del seno venoso cerebrale (CVST): https://pubmed.ncbi.nlm.nih.gov/34092166/
- Trombosi del seno venoso cerebrale in seguito alla vaccinazione contro SARS-CoV-2: un’analisi dei casi segnalati all’Agenzia europea per i medicinali: https://pubmed.ncbi.nlm.nih.gov/34293217/
- Un raro caso di un maschio asiatico di mezza età con trombosi venosa cerebrale dopo la vaccinazione AstraZeneca per COVID-19: https://pubmed.ncbi.nlm.nih.gov/34274191/
- Trombosi venosa cerebrale massiva e infarto del bacino venoso come complicanze tardive di COVID-19: un caso clinico: https://pubmed.ncbi.nlm.nih.gov/34373991/
- Trombosi venosa cerebrale massiva dovuta a trombocitopenia trombotica immunitaria indotta da vaccino: https://pubmed.ncbi.nlm.nih.gov/34261296/
- Trombosi venosa cerebrale che si sviluppa dopo la vaccinazione. COVID-19: VITT, VATT, TTS e altro: https://pubmed.ncbi.nlm.nih.gov/34695859/
- Trombosi venosa cerebrale e neoplasie mieloproliferative: uno studio in tre centri su 74 casi consecutivi: https://pubmed.ncbi.nlm.nih.gov/34453762/ .
- Trombosi venosa cerebrale e trombocitopenia indotte da vaccino. Oxford-AstraZeneca COVID-19: un’occasione mancata per un rapido ritorno sull’esperienza: https://www.sciencedirect.com/science/article/pii/S235255682100093X
- Rapporto sul caso: dai una seconda occhiata: trombosi venosa cerebrale correlata alla vaccinazione Covid-19 e alla sindrome trombocitopenica trombotica: https://pubmed.ncbi.nlm.nih.gov/34880826/
Vasculite
Include il termine: Poliangioite microscopica. Infiammazione dei vasi sanguigni che provoca cambiamenti nelle pareti dei vasi sanguigni. Quando il vaso sanguigno si indebolisce, può allungarsi e rigonfiarsi (chiamato aneurisma). Può anche aprirsi, causando un’emorragia. Questo può essere pericoloso per la vita.
La lista dei 43 studi medici in materia
- Vasculite associata ad ANCA dopo il vaccino Pfizer-BioNTech COVID-19: https://www.sciencedirect.com/science/article/pii/S0272638621007423
- Vasculite associata ad anticorpi anti-citoplasma dei neutrofili indotta da propiltiouracile dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34451967/
- Vasculite da IgA in paziente adulto dopo la vaccinazione con ChadOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34509658/
- Un caso di vasculite leucocitoclastica dopo la vaccinazione con un vaccino SARS-CoV2: rapporto sul caso: https://pubmed.ncbi.nlm.nih.gov/34196469/
- Un caso di vasculite associata ad ANCA dopo la vaccinazione SARS-CoV-2 con AZD1222 (Oxford-AstraZeneca): vittima o causalità?: https://pubmed.ncbi.nlm.nih.gov/34416184/ .
- Un caso di vasculite ANCA-associata dopo la vaccinazione SARS-CoV-2 con AZD1222 (Oxford-AstraZeneca): vittima o causalità?: https://pubmed.ncbi.nlm.nih.gov/34416184/
- Vasculite leucocitoclastica come manifestazione cutanea del vaccino contro il virus corona ChAdOx1 nCoV-19 (ricombinante): https://pubmed.ncbi.nlm.nih.gov/34546608/
- Induzione della vasculite leucocitoclastica cutanea dopo il vaccino ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34853744/ .
- Vasculite ANCA-associata ricorrente dopo la vaccinazione Oxford AstraZeneca ChAdOx1-S COVID-19: una serie di casi di due pazienti: https://pubmed.ncbi.nlm.nih.gov/34755433/
- Vasculite linfocitaria cutanea dopo somministrazione della seconda dose di AZD1222 (Oxford-AstraZeneca) Sindrome respiratoria acuta grave Vaccino contro il coronavirus 2: possibilità o causalità: https://pubmed.ncbi.nlm.nih.gov/34726187/ .
- Rapporto su un caso: vasculite associata ad anticorpi citoplasmatici anti-neutrofili con insufficienza renale acuta ed emorragia polmonare può verificarsi dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34859017/
- Emorragia intracerebrale dovuta a vasculite in seguito alla vaccinazione COVID-19: rapporto sul caso: https://pubmed.ncbi.nlm.nih.gov/34783899/
- Vasculite orticarioide indotta da vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34369046/ .
- Vasculite associata ad ANCA dopo il vaccino Pfizer-BioNTech COVID-19: https://pubmed.ncbi.nlm.nih.gov/34280507/ .
- Vasculite leucocitoclastica di nuova insorgenza dopo il vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34241833/
- Vasculite cutanea dei piccoli vasi dopo il vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34529877/ .
- Focolaio di vasculite leucocitoclastica dopo il vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/33928638/
- Vasculite leucocitoclastica dopo esposizione al vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34836739/
- Vasculite e borsite in [18 F] FDG-PET/CT dopo il vaccino a mRNA per il COVID-19: dopo questo allora perché questo?: https://pubmed.ncbi.nlm.nih.gov/34495381/ .
- Vasculite linfocitica cutanea dopo la somministrazione del vaccino mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34327795
- Vasculite leucocitoclastica cutanea indotta dal vaccino Sinovac COVID-19: https://pubmed.ncbi.nlm.nih.gov/34660867/ .
- Riattivazione della vasculite da IgA dopo la vaccinazione con COVID-19 https://pubmed.ncbi.nlm.nih.gov/34848431/
- Vasculite dei piccoli vasi correlata al virus varicella-zoster dopo la vaccinazione Pfizer-BioNTech COVID-19: https://pubmed.ncbi.nlm.nih.gov/34310759/ .
- Imaging in medicina vascolare: vasculite leucocitoclastica dopo il richiamo del vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/34720009/
- Vasculite cutanea conseguente alla vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34611627/ .
- Possibile caso di vasculite dei piccoli vasi indotta dal vaccino mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34705320/ .
- Vasculite da IgA in seguito alla vaccinazione COVID-19 in un adulto: https://pubmed.ncbi.nlm.nih.gov/34779011/
- Vasculite associata ad anticorpi citoplasmatici anti-neutrofili indotta da propiltiouracile in seguito alla vaccinazione con COVID-19: https://pubmed.ncbi.nlm.nih.gov/34451967/
- Vaccino contro la malattia da coronavirus 2019 (COVID-19) nel lupus eritematoso sistemico e nella vasculite associata ad anticorpi anti-citoplasma dei neutrofili: https://pubmed.ncbi.nlm.nih.gov/33928459/
- Riattivazione della vasculite da IgA dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34250509/
- Prima descrizione della vasculite da immunocomplessi dopo la vaccinazione COVID-19 con BNT162b2: rapporto sul caso: https://pubmed.ncbi.nlm.nih.gov/34530771/ .
- Sindrome nefrosica e vasculite dopo il vaccino SARS-CoV-2: associazione vera o circostanziale: https://pubmed.ncbi.nlm.nih.gov/34245294/ .
- Presenza di vasculite cutanea de novo dopo la vaccinazione contro la malattia da coronavirus (COVID-19): https://pubmed.ncbi.nlm.nih.gov/34599716/ .
- Vasculite cutanea asimmetrica dopo la vaccinazione COVID-19 con insolita preponderanza di eosinofili: https://pubmed.ncbi.nlm.nih.gov/34115904/ .
- Vasculite granulomatosa dopo il vaccino AstraZeneca anti-SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34237323/ .
- Un caso di sindrome di Sweet generalizzata con vasculite innescata dalla recente vaccinazione con COVID-19 https://pubmed.ncbi.nlm.nih.gov/34849386/
- Vasculite dei piccoli vasi in seguito alla vaccinazione Oxford-AstraZeneca contro SARS-CoV-19 https://pubmed.ncbi.nlm.nih.gov/34310763/
- Vasculite cutanea dopo vaccino contro il coronavirus 2 per la sindrome respiratoria acuta grave: https://pubmed.ncbi.nlm.nih.gov/34557622/ .
- Vasculite leucocitoclastica dopo la vaccinazione contro la malattia da coronavirus 2019: https://pubmed.ncbi.nlm.nih.gov/34713472/803
- Focolai di vasculite mista da crioglobulinemia dopo la vaccinazione contro SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34819272/
- Vasculite cutanea dei piccoli vasi dopo vaccinazione con una singola dose di Janssen Ad26.COV2.S: https://pubmed.ncbi.nlm.nih.gov/34337124/
- Caso di vasculite da immunoglobulina A dopo la vaccinazione contro la malattia da coronavirus 2019: https://pubmed.ncbi.nlm.nih.gov/34535924/
- Recidiva di poliangioite microscopica dopo la vaccinazione COVID-19: rapporto sul caso: https://pubmed.ncbi.nlm.nih.gov/34251683/
Sindrome di Guillain-Barré
È un disturbo neurologico in cui il sistema immunitario dell’organismo attacca erroneamente parte del sistema nervoso periferico, la rete di nervi situata al di fuori del cervello e del midollo spinale. La GBS può variare da un caso molto lieve di breve debolezza a una paralisi quasi devastante, che rende la persona incapace di respirare autonomamente. Fortunatamente, la maggior parte delle persone guarisce anche dai casi più gravi di GBS. Dopo la guarigione, alcune persone continueranno ad avere un certo grado di debolezza.
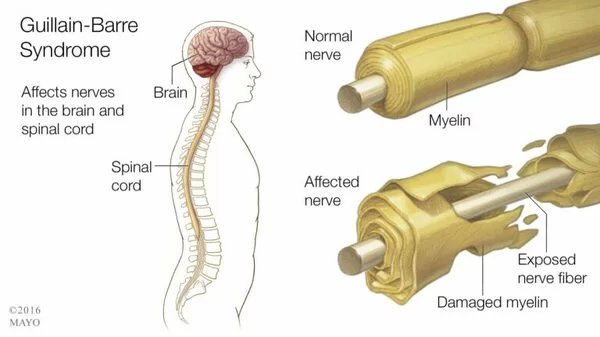
La lista dei 43 studi medici in materia
- Anticorpo ganglioside GM1 e sindrome di Guillain Barré correlata a COVID-19: caso clinico, revisione sistemica e implicazioni per lo sviluppo del vaccino: https://www.sciencedirect.com/science/article/pii/S2666354621000065
- Sindrome di Guillain-Barré dopo la vaccinazione AstraZeneca COVID-19: associazione causale o casuale: https://www.sciencedirect.com/science/article/pii/S0303846721004169
- Sindrome sensoriale di Guillain-Barré dopo il vaccino ChAdOx1 nCov-19: rapporto di due casi e revisione della letteratura: https://www.sciencedirect.com/science/article/pii/S0165572821002186
- Sindrome di Guillain-Barré dopo la prima dose di vaccino SARS-CoV-2: un evento temporaneo, non un’associazione causale: https://www.sciencedirect.com/science/article/pii/S2214250921000998 .
- Sindrome di Guillain-Barré che si presenta come diplegia facciale dopo la vaccinazione con COVID-19: un caso clinico: https://www.sciencedirect.com/science/article/pii/S0736467921006442
- Sindrome di Guillain-Barré dopo la prima iniezione del vaccino ChAdOx1 nCoV-19: primo rapporto: https://www.sciencedirect.com/science/article/pii/S0035378721005853 .
- I vaccini SARS-CoV-2 non sono sicuri per i soggetti affetti dalla sindrome di Guillain-Barré dopo la vaccinazione: https://www.sciencedirect.com/science/article/pii/S2049080121005343
- Sindrome di Guillian Barré dopo la vaccinazione con mRNA-1273 contro COVID-19 https://pubmed.ncbi.nlm.nih.gov/34477091/
- Un nuovo caso di variante di diplegia bifacciale della sindrome di Guillain-Barré dopo la vaccinazione con Janssen COVID-19 https://pubmed.ncbi.nlm.nih.gov/34449715/
- Sindrome sensoriale di Guillain-Barré in seguito al vaccino ChAdOx1 nCov-19: segnalazione di due casi e revisione della letteratura: https://pubmed.ncbi.nlm.nih.gov/34416410/ .
- Diplegia facciale: una variante rara e atipica della sindrome di Guillain-Barré e il vaccino Ad26.COV2.S: https://pubmed.ncbi.nlm.nih.gov/34447646/
- Sindrome di Guillain-Barré dopo la vaccinazione ChAdOx1 nCoV-19 COVID-19: una serie di casi: https://pubmed.ncbi.nlm.nih.gov/34548920/
- Vaccino AstraZeneca COVID-19 e sindrome di Guillain-Barré in Tasmania: un collegamento causale: https://pubmed.ncbi.nlm.nih.gov/34560365/
- COVID-19, Guillain-Barré e vaccinoUn mix pericoloso: https://pubmed.ncbi.nlm.nih.gov/34108736/ .
- Sindrome di Guillain-Barré dopo la prima dose di vaccino Pfizer-BioNTech COVID-19: case report e revisione dei casi segnalati: https://pubmed.ncbi.nlm.nih.gov/34796417/ .
- Sindrome di Guillain-Barré dopo il vaccino BNT162b2 COVID-19: https://link.springer.com/article/10.1007%2Fs10072-021-05523-5 .
- Vaccini contro l’adenovirus COVID-19 e sindrome di Guillain-Barré con paralisi facciale: https://onlinelibrary.wiley.com/doi/10.1002/ana.26258 .
- Associazione di ricezione del vaccino Ad26.COV2.S COVID-19 con presunta sindrome di Guillain-Barré, febbraio-luglio 2021: https://jamanetwork.com/journals/jama/fullarticle/2785009
- Un caso di sindrome di Guillain-Barré dopo il vaccino P몭 zer COVID-19: https://pubmed.ncbi.nlm.nih.gov/34567447/
- Sindrome di Guillain-Barré associata alla vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34648420/ .
- Tasso di recidiva della sindrome di Guillain-Barré dopo il vaccino mRNA BNT162b2 per COVID-19: https://jamanetwork.com/journals/jamaneurology/fullarticle/2783708
- Sindrome di Guillain-Barré dopo la vaccinazione COVID-19 in un adolescente: https://www.pedneur.com/article/S0887-8994(21)00221-6/fulltext .
- Sindrome di Guillain-Barré dopo la vaccinazione ChAdOx1-S / nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34114256/ .
- Sindrome di Guillain-Barré dopo il vaccino COVID-19 mRNA-1273: rapporto sul caso: https://pubmed.ncbi.nlm.nih.gov/34767184/ .
- Sindrome di Guillain-Barré in seguito alla vaccinazione SARS-CoV-2 in 19 pazienti: https://pubmed.ncbi.nlm.nih.gov/34644738/ .
- Sindrome di Guillain-Barre che presenta diplegia facciale in seguito alla vaccinazione con COVID-19 in due pazienti: https://pubmed.ncbi.nlm.nih.gov/34649856/
- Un raro caso di sindrome di Guillain-Barré dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34671572/
- Complicanze neurologiche del COVID-19: sindrome di Guillain-Barré dopo il vaccino Pfizer COVID-19: https://pubmed.ncbi.nlm.nih.gov/33758714/
- Vaccino COVID-19 che causa la sindrome di Guillain-Barré, un potenziale effetto collaterale raro: https://pubmed.ncbi.nlm.nih.gov/34484780/
- Sindrome di Guillain-Barré dopo la prima dose di vaccinazione anti-COVID-19: descrizione di un caso; https://pubmed.ncbi.nlm.nih.gov/34779385/ .
- Sindrome di Guillain-Barré dopo la prima iniezione del vaccino ChAdOx1 nCoV-19: primo report: https://pubmed.ncbi.nlm.nih.gov/34217513/ .
- Un caso di sindrome di Guillain-Barré atassica sensoriale con anticorpi immunoglobulina G anti-GM1 dopo la prima dose di vaccino mRNA COVID-19 BNT162b2 (Pfizer): https://pubmed.ncbi.nlm.nih.gov/34871447/
- Una variante della sindrome di Guillain-Barré dopo la vaccinazione SARS-CoV-2: AMSAN: https://pubmed.ncbi.nlm.nih.gov/34370408/ .
- Una variante rara della sindrome di Guillain-Barré dopo la vaccinazione con Ad26.COV2.S: https://pubmed.ncbi.nlm.nih.gov/34703690/ .
- Sindrome di Guillain-Barré dopo la vaccinazione SARS-CoV-2 in un paziente con precedente sindrome di Guillain-Barré associata al vaccino: https://pubmed.ncbi.nlm.nih.gov/34810163/
- Sindrome di Guillain-Barré in uno stato australiano che utilizza vaccini SARS-CoV-2 mRNA e vettori di adenovirus: https://onlinelibrary.wiley.com/doi/10.1002/ana.26218
- Sindrome di Guillain-Barré variante che si verifica dopo la vaccinazione SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34114269/
- Sindrome di Guillian-Barre con variante assonale temporaneamente associata al vaccino moderno basato su mRNA SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34722067/
- Sindrome di Guillain-Barré dopo la prima dose di vaccino SARS-CoV-2: un evento temporaneo, non un’associazione causale: https://pubmed.ncbi.nlm.nih.gov/33968610/
- I vaccini SARS-CoV-2 possono essere complicati non solo dalla sindrome di Guillain-Barré ma anche dalla neuropatia distale delle piccole fibre: https://pubmed.ncbi.nlm.nih.gov/34525410/
- Variante clinica della sindrome di Guillain-Barré con diplegia facciale prominente dopo il vaccino contro la malattia da coronavirus AstraZeneca 2019: https://pubmed.ncbi.nlm.nih.gov/34808658/
- La sindrome di Miller-Fisher e la sindrome di Guillain-Barré si sovrappongono alla sindrome in un paziente dopo la vaccinazione Oxford-AstraZeneca SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34848426/
- Debolezza facciale bilaterale con una variante della parestesia della sindrome di Guillain-Barré dopo il vaccino Vaxzevria COVID-19: https://pubmed.ncbi.nlm.nih.gov/34261746/
Linfoadenopatia
Include i termini: unilaterale, sopraclaveare e cervicale. Malattia che colpisce i linfonodi in cui possono essere interessate le dimensioni della linfa.
La lista dei 35 studi medici in materia
- Raro caso di linfoadenopatia sopraclavicolare controlaterale dopo la vaccinazione con COVID-19: tomografia computerizzata e risultati ecografici: https://pubmed.ncbi.nlm.nih.gov/34667486/
- La linfoadenopatia indotta dalla vaccinazione con mRNA di COVID-19 imita la progressione del linfoma su FDG PET/CT: https://pubmed.ncbi.nlm.nih.gov/33591026/
- Linfoadenopatia nei destinatari del vaccino COVID-19: dilemma diagnostico nei pazienti oncologici: https://pubmed.ncbi.nlm.nih.gov/33625300/
- Linfoadenopatia ipermetabolica dopo somministrazione del vaccino mRNA BNT162b2 Covid-19: incidenza valutata mediante [18 F] FDG PET-CT e rilevanza per l’interpretazione dello studio: https://pubmed.ncbi.nlm.nih.gov/33774684/
- Linfoadenopatia dopo la vaccinazione COVID-19: revisione dei risultati dell’imaging: https://pubmed.ncbi.nlm.nih.gov/33985872/
- Linfoadenopatia associata alla vaccinazione COVID-19 su FDG PET/CT: caratteristiche distintive nel vaccino vettore adenovirus: https://pubmed.ncbi.nlm.nih.gov/34115709/ .
- Linfoadenopatia indotta da vaccinazione COVID-19 in una clinica specializzata in imaging mammario in Israele: analisi di 163 casi: https://pubmed.ncbi.nlm.nih.gov/34257025/ .
- Il vaccino contro la malattia da coronavirus 2019 imita le metastasi linfonodali nei pazienti sottoposti a follow-up per il cancro della pelle: uno studio monocentrico: https://pubmed.ncbi.nlm.nih.gov/34280870/
- Linfoadenopatia post-vaccinazione COVID-19: riportare i risultati citologici della biopsia con agoaspirato: https://pubmed.ncbi.nlm.nih.gov/34432391/
- Linfoadenopatia regionale dopo la vaccinazione COVID-19: revisione della letteratura e considerazioni per la gestione dei pazienti nella cura del cancro al seno: https://pubmed.ncbi.nlm.nih.gov/34731748/
- Eventi avversi dell’iniezione COVID che possono verificarsi nei bambini. La linfoadenopatia sopraclavicolare ad esordio acuto coincidente con la vaccinazione intramuscolare con mRNA contro COVID-19 può essere correlata alla tecnica di iniezione del vaccino, Spagna, gennaio e febbraio 2021: https: //pubmed.ncbi .nlm.nih.gov/33706861/
- Linfoadenopatia sopraclavicolare dopo la vaccinazione COVID-19 in Corea: follow-up seriale mediante ecografia: https://pubmed.ncbi.nlm.nih.gov/34116295/
- La vaccinazione Oxford-AstraZeneca COVID-19 ha indotto linfoadenopatia su [18F] colina PET/CT, non solo un risultato FDG: https://pubmed.ncbi.nlm.nih.gov/33661328/
- Un caso di linfoadenopatia cervicale in seguito alla vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34141500/
- Linfoadenopatia unilaterale dopo la vaccinazione COVID-19: un piano di gestione pratico per i radiologi di tutte le specialità: https://pubmed.ncbi.nlm.nih.gov/33713605/
- Linfoadenopatia sopraclavicolare dopo la vaccinazione COVID-19: una presentazione in aumento nella clinica per il nodulo del collo in attesa di due settimane: https://pubmed.ncbi.nlm.nih.gov/33685772/
- Vaccinazione COVID-19 e linfoadenopatia cervicale inferiore in una clinica per noduli del collo di due settimane: un audit di follow-up: https://pubmed.ncbi.nlm.nih.gov/33947605/ .
- Linfoadenopatia cervicale dopo la vaccinazione contro il coronavirus 2019: caratteristiche cliniche e implicazioni per i servizi contro il cancro della testa e del collo: https://pubmed.ncbi.nlm.nih.gov/34526175/
- Linfoadenopatia associata al vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/33786231/
- Evoluzione della linfoadenopatia alla PET/MRI
- Linfoadenopatia cervicale massiva a seguito della vaccinazione con COVID-19 https://pubmed.ncbi.nlm.nih.gov/34601889/
- La linfoadenopatia sopraclavicolare ad esordio acuto coincidente con la vaccinazione intramuscolare con mRNA contro COVID-19 può essere correlata alla tecnica di iniezione del vaccino, Spagna, gennaio e febbraio 2021: https://pubmed.ncbi.nlm.nih.gov/33706861/
- Linfoadenopatia sopraclavicolare dopo la vaccinazione COVID-19 in Corea: follow-up seriale mediante ecografia: https://pubmed.ncbi.nlm.nih.gov/34116295/
- La vaccinazione Oxford-AstraZeneca COVID-19 ha indotto linfoadenopatia su [18F] colina PET/CT, non solo un risultato FDG: https://pubmed.ncbi.nlm.nih.gov/33661328/
- Un caso di linfoadenopatia cervicale in seguito alla vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34141500/
- Linfoadenopatia unilaterale dopo la vaccinazione COVID-19: un piano di gestione pratico per i radiologi di tutte le specialità: https://pubmed.ncbi.nlm.nih.gov/33713605/
- Linfoadenopatia sopraclavicolare dopo la vaccinazione COVID-19: una presentazione in aumento nella clinica per il nodulo del collo in attesa di due settimane: https://pubmed.ncbi.nlm.nih.gov/33685772/
- Vaccinazione COVID-19 e linfoadenopatia cervicale inferiore in una clinica per noduli del collo di due settimane: un audit di follow-up: https://pubmed.ncbi.nlm.nih.gov/33947605/ .
- Linfoadenopatia cervicale dopo la vaccinazione contro il coronavirus 2019: caratteristiche cliniche e implicazioni per i servizi contro il cancro della testa e del collo: https://pubmed.ncbi.nlm.nih.gov/34526175/
- Linfoadenopatia associata al vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/33786231/
- Evoluzione della linfoadenopatia su PET/MRI dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/33625301/ .
- Linfoadenopatia cervicale massiva a seguito della vaccinazione con COVID-19 https://pubmed.ncbi.nlm.nih.gov/34601889/
- Linfoadenopatia ascellare e cervicale correlata al vaccino COVID-19 in pazienti con cancro al seno attuale o precedente e altre neoplasie maligne: risultati di imaging trasversale su MRI, TC e PET-CT: https://pubmed.ncbi.nlm.nih.gov/34719892 /
- Linfoadenopatia sopraclavicolare dopo la vaccinazione COVID-19 in Corea: follow-up seriale mediante ecografia: https://pubmed.ncbi.nlm.nih.gov/34116295/ .
- Evoluzione della linfoadenopatia alla Pet/MRI dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/33625301/
Anafilassi
Include il termine: Anafilattoide. Reazione allergica grave, potenzialmente pericolosa per la vita.
La lista dei 30 studi medici in materia
- Anafilassi associata al vaccino COVID-19: una dichiarazione del Comitato per l’anafilassi dell’Organizzazione mondiale per le allergie: https://www.sciencedirect.com/science/article/pii/S1939455121000119 .
- Reazioni allergiche, inclusa anafilassi, dopo aver ricevuto la prima dose del vaccino Pfizer-BioNTech COVID-19: https://pubmed.ncbi.nlm.nih.gov/33475702/
- Reazioni allergiche, inclusa anafilassi, dopo aver ricevuto la prima dose del vaccino Pfizer-BioNTech COVID-19 – Stati Uniti, 14-23 dicembre 2020: https://pubmed.ncbi.nlm.nih.gov/33444297/
- Reazioni allergiche, inclusa anafilassi, dopo aver ricevuto la prima dose del vaccino Modern COVID-19 – Stati Uniti, 21 dicembre 2020-10 gennaio 2021: https://pubmed.ncbi.nlm.nih.gov/33507892/
- Rapporti di anafilassi dopo la vaccinazione contro il coronavirus 2019, Corea del Sud, 26 febbraio-30 aprile 2021: https://pubmed.ncbi.nlm.nih.gov/34414880/
- Segnalazioni di anafilassi dopo aver ricevuto vaccini mRNA COVID-19 negli Stati Uniti – 14 dicembre 2020 – 18 gennaio 2021: https://pubmed.ncbi.nlm.nih.gov/33576785/
- Pratiche di immunizzazione e rischio di anafilassi: un aggiornamento attuale e completo dei dati sulla vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34269740/
- Relazione tra allergie preesistenti e reazioni anafilattiche in seguito alla somministrazione del vaccino mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34215453/
- Anafilassi associata ai vaccini mRNA del COVID-19: approccio alla ricerca sulle allergie: https://pubmed.ncbi.nlm.nih.gov/33932618/
- Reazioni allergiche e anafilassi ai vaccini COVID-19 basati su LNP: https://pubmed.ncbi.nlm.nih.gov/33571463/
- Rapporto cumulativo sugli eventi avversi di anafilassi a seguito di iniezioni di vaccino mRNA COVID-19 (Pfizer-BioNTech) in Giappone: rapporto del primo mese: https://pubmed.ncbi.nlm.nih.gov/34347278/
- I vaccini COVID-19 aumentano il rischio di anafilassi: https://pubmed.ncbi.nlm.nih.gov/33685103/
- Anafilassi bifasica dopo esposizione alla prima dose del vaccino Pfizer-BioNTech COVID-19 mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34050949/
- Il glicole polietilenico (PEG) è causa di anafilassi del vaccino Pfizer/BioNTech mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/33825239/
- Tassi elevati di anafilassi dopo la vaccinazione con il vaccino Pfizer BNT162b2 mRNA contro COVID-19 negli operatori sanitari giapponesi; un’analisi secondaria dei dati iniziali sulla sicurezza post-approvazione: https://pubmed.ncbi.nlm.nih.gov/34128049/
- .Allergia IgE-mediata al polietilenglicole (PEG) come causa di anafilassi ai vaccini mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34318537/
- Reazioni anafilattiche ai vaccini mRNA COVID-19: un appello per ulteriori studi: https://pubmed.ncbi.nlm.nih.gov/33846043/ 188.
- Anafilassi a seguito del vaccino Covid-19 in un paziente con orticaria colinergica: https://pubmed.ncbi.nlm.nih.gov/33851711/
- Anafilassi indotta dal vaccino CoronaVac COVID-19: caratteristiche cliniche e risultati della rivaccinazione: https://pubmed.ncbi.nlm.nih.gov/34675550/ .
- Anafilassi dopo il vaccino moderno contro il COVID-19: https://pubmed.ncbi.nlm.nih.gov/34734159/
- Differenze sessuali nell’incidenza dell’anafilassi ai vaccini LNP-mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34020815/
- Reazioni allergiche, inclusa anafilassi, dopo aver ricevuto la prima dose del vaccino Pfizer-BioNTech COVID-19 – Stati Uniti, dal 14 al 23 dicembre 2020: https://pubmed.ncbi.nlm.nih.gov/33641264/
- Reazioni allergiche, inclusa anafilassi, dopo aver ricevuto la prima dose del vaccino Modern COVID-19 – Stati Uniti, dal 21 dicembre 2020 al 10 gennaio 2021: https://pubmed.ncbi.nlm.nih.gov/33641268/
- Anafilassi prolungata al vaccino Pfizer contro il coronavirus 2019: un caso clinico e meccanismo d’azione: https://pubmed.ncbi.nlm.nih.gov/33834172/
- Reazioni anafilattiche al vaccino P몭zer BNT162b2: segnalazione di 3 casi di anafilassi a seguito di vaccinazione con Pfizer BNT162b2: https://pubmed.ncbi.nlm.nih.gov/34579211/
- Anafilassi bifasica dopo la prima dose del vaccino contro il coronavirus con RNA messaggero 2019 con risultato positivo del test cutaneo sul polisorbato 80: https://pubmed.ncbi.nlm.nih.gov/34343674/
- Anafilassi bifasica dopo esposizione alla prima dose del vaccino a mRNA Pfizer-BioNTech COVID-19 COVID-19: https://pubmed.ncbi.nlm.nih.gov/34050949/
- Anafilassi bifasica dopo esposizione alla prima dose del vaccino a mRNA Pfizer-BioNTech COVID-19 COVID-19: https://pubmed.ncbi.nlm.nih.gov/34050949/
- Iguchi, T., Umeda, H., Kojima, M., Kanno, Y., Tanaka, Y., Kinoshita, N., & Sato, D. (2021). Segnalazione cumulativa di eventi avversi di anafilassi dopo iniezioni di vaccino mRNA COVID-19 (Pfizer-BioNTech) in Giappone: il rapporto del primo mese. Drug Saf, 44(11), 1209-1214. doi:10.1007/s40264-021-01104-9 https://www.ncbi.nlm.nih.gov/pubmed/34347278
- Team, CC-R., Alimenti e farmaci, A. (2021). Reazioni allergiche inclusa anafilassi dopo la ricezione della prima dose del vaccino Pfizer-BioNTech COVID-19 – Stati Uniti, 14-23 dicembre 2020. MMWR Morb Mortal Wkly Rep, 70(2), 46-51. doi:10.15585/mmwr.mm7002e1. https://www.ncbi.nlm.nih.gov/pubmed/33444297
Miopericardite
Complicazione della pericardite acuta, è caratterizzata dall’estensione dell’infiammazione pericardica al miocardio, che si manifesta con un livello elevato di troponina. Viene generalmente valutata e trattata come una pericardite acuta.
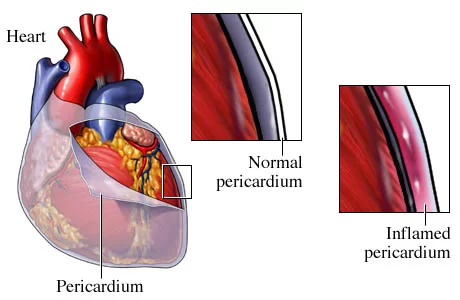
La lista dei 21 studi medici in materia
- Myopericarditis after Pfizer mRNA COVID-19 vaccination in adolescents: https://www.sciencedirect.com/science/article/pii/S002234762100665X
- Myopericarditis after vaccination with COVID-19 mRNA in adolescents 12 to 18 years of age: https://www.sciencedirect.com/science/article/pii/S0022347621007368
- Important information on myopericarditis after vaccination with Pfizer COVID-19 mRNA in adolescents: https://www.sciencedirect.com/science/article/pii/S0022347621007496
- Insights from a murine model of COVID-19 mRNA vaccine-induced myopericarditis: could accidental intravenous injection of a vaccine induce myopericarditis https://academic.oup.com/cid/advance-article/doi/10.1093/cid/ciab741/6359059
- Acute myocarditis after administration of BNT162b2 vaccine against COVID-19: https://www.sciencedirect.com/science/article/abs/pii/S188558572100133X
- Insights from a murine model of myopericarditis induced by COVID-19 mRNA vaccine: could accidental intravenous injection of a vaccine induce myopericarditis: https://pubmed.ncbi.nlm.nih.gov/34453510/
- COVID-19 mRNA vaccination and development of CMR-confirmed myopericarditis: https://www.medrxiv.org/content/10.1101/2021.09.13.21262182v1.full?s=09.
- Intravenous injection of coronavirus disease 2019 (COVID-19) mRNA vaccine can induce acute myopericarditis in a mouse model: https://t.co/j0IEM8cMXI
- Myopericarditis in a previously healthy adolescent male after COVID-19 vaccination: Case report: https://pubmed.ncbi.nlm.nih.gov/34133825/
- Report of a case of myopericarditis after vaccination with BNT162b2 COVID-19 mRNA in a young Korean male: https://pubmed.ncbi.nlm.nih.gov/34636504/
- Myopericarditis after Pfizer messenger ribonucleic acid coronavirus coronavirus disease vaccine in adolescents: https://pubmed.ncbi.nlm.nih.gov/34228985/
- Acute myopericarditis after COVID-19 vaccine in adolescents: https://pubmed.ncbi.nlm.nih.gov/34589238/
- Nygaard, U., Holm, M., Bohnstedt, C., Chai, Q., Schmidt, L. S., Hartling, U. B., . . . Stensballe, L. G. (2022). Population-based Incidence of Myopericarditis After COVID-19 Vaccination in Danish Adolescents. Pediatr Infect Dis J, 41(1), e25-e28.doi:10.1097/INF.0000000000003389. https://www.ncbi.nlm.nih.gov/pubmed/34889875
- Schauer, J., Buddhe, S., Colyer, J., Sagiv, E., Law, Y., Mallenahalli Chikkabyrappa, S., & Portman, M. A. (2021). Myopericarditis After the Pfizer Messenger Ribonucleic Acid Coronavirus Disease Vaccine in Adolescents. J Pediatr, 238, 317-320.doi:10.1016/j.jpeds.2021.06.083. https://www.ncbi.nlm.nih.gov/pubmed/34228985
- Kohli, U., Desai, L., Chowdhury, D., Harahsheh, A. S., Yonts, A. B., Ansong, A., . . . Ang, J. Y. (2021). mRNA Coronavirus-19 Vaccine-Associated Myopericarditis in Adolescents: A Survey Study. J Pediatr. doi:10.1016/j.jpeds.2021.12.025. https://www.ncbi.nlm.nih.gov/pubmed/34952008
- Long, S. S. (2021). Important Insights into Myopericarditis after the Pfizer mRNA COVID-19 Vaccination in Adolescents. J Pediatr, 238, 5.doi:10.1016/j.jpeds.2021.07.057. https://www.ncbi.nlm.nih.gov/pubmed/34332972
- McLean, K., & Johnson, T. J. (2021). Myopericarditis in a previously healthy adolescent male following COVID-19 vaccination: A case report. Acad Emerg Med, 28(8), 918-921.doi:10.1111/acem.14322.https://www.ncbi.nlm.nih.gov/pubmed/34133825
- Umei, T. C., Kishino, Y., Shiraishi, Y., Inohara, T., Yuasa, S., & Fukuda, K. (2021). Recurrence of myopericarditis following mRNA COVID-19 vaccination in a male adolescent. CJC Open.doi:10.1016/j.cjco.2021.12.002.https://www.ncbi.nlm.nih.gov/pubmed/34904134
- Das, B. B., Kohli, U., Ramachandran, P., Nguyen, H. H., Greil, G., Hussain, T., . . . Khan, D. (2021). Myopericarditis after messenger RNA Coronavirus Disease 2019 Vaccination in Adolescents 12 to 18 Years of Age. J Pediatr, 238, 26-32 e21. doi:10.1016/j.jpeds.2021.07.044. https://www.ncbi.nlm.nih.gov/pubmed/34339728
- Gatti, M., Raschi, E., Moretti, U., Ardizzoni, A., Poluzzi, E., & Diemberger, I. (2021). Influenza Vaccination and Myo-Pericarditis in Patients Receiving Immune Checkpoint Inhibitors: Investigating the Likelihood of Interaction through the Vaccine Adverse Event Reporting System and VigiBase. Vaccines (Basel), 9(1). doi:10.3390/vaccines9010019.https://www.ncbi.nlm.nih.gov/pubmed/33406694
- Myopericarditis in a previously healthy adolescent male after COVID-19 vaccination: Case report: https://pubmed.ncbi.nlm.nih.gov/34133825/
Reazioni allergiche
Include termine: allergia. Una condizione in cui il sistema immunitario reagisce in modo anomalo a una sostanza estranea.
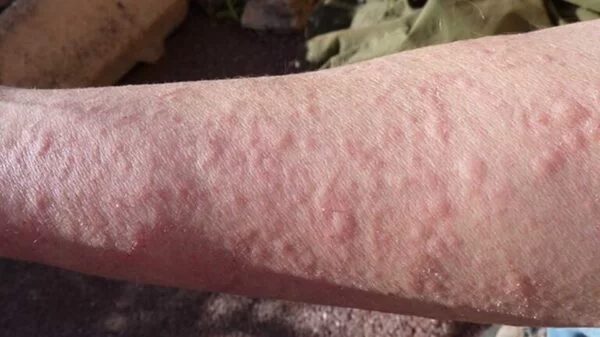
La lista dei 20 studi medici in materia
- Un’esperienza ospedaliera accademica che valuta il rischio del vaccino mRNA COVID-19 utilizzando l’anamnesi allergica del paziente: https://www.sciencedirect.com/science/article/pii/S2213219821007972
- Reazioni allergiche, inclusa anafilassi, dopo aver ricevuto la prima dose del vaccino Pfizer-BioNTech COVID-19: https://pubmed.ncbi.nlm.nih.gov/33475702/
- Reazioni allergiche al primo vaccino COVID-19: un potenziale ruolo del polietilenglicole: https://pubmed.ncbi.nlm.nih.gov/33320974/
- Il vaccino Pfizer solleva preoccupazioni relative alle allergie: https://pubmed.ncbi.nlm.nih.gov/33384356/
- Reazioni allergiche, inclusa anafilassi, dopo aver ricevuto la prima dose del vaccino Pfizer-BioNTech COVID-19 – Stati Uniti, 14-23 dicembre 2020: https://pubmed.ncbi.nlm.nih.gov/33444297/
- Reazioni allergiche, inclusa anafilassi, dopo aver ricevuto la prima dose del vaccino Modern COVID-19 – Stati Uniti, 21 dicembre 2020-10 gennaio 2021: https://pubmed.ncbi.nlm.nih.gov/33507892/
- Reazioni allergiche gravi dopo la vaccinazione contro il COVID-19 con il vaccino Pfizer/BioNTech in Gran Bretagna e negli Stati Uniti: dichiarazione di posizione delle società allergiche tedesche: Associazione medica tedesca degli allergologi (AeDA), Società tedesca di allergologia e immunologia clinica (DGAKI) e Società per Allergologia Pediatrica e Medicina Ambientale (GPA): https://pubmed.ncbi.nlm.nih.gov/33643776/
- Reazioni allergiche e anafilassi ai vaccini COVID-19 basati su LNP: https://pubmed.ncbi.nlm.nih.gov/33571463/
- Componenti allergenici del vaccino mRNA-1273 per COVID-19: possibile coinvolgimento del glicole polietilenico e dell’attivazione del complemento mediata da IgG: https://pubmed.ncbi.nlm.nih.gov/33657648/
- Reazioni allergiche acute ai vaccini mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/33683290/
- Allergia al glicole polietilenico del ricevente del vaccino SARS CoV2: caso clinico di un giovane adulto ricevente e gestione della futura esposizione a SARS-CoV2: https://pubmed.ncbi.nlm.nih.gov/33919151/
- Reazioni allergiche ed eventi avversi associati alla somministrazione di vaccini a base di mRNA. Un’esperienza del sistema sanitario: https://pubmed.ncbi.nlm.nih.gov/34474708/
- Reazioni allergiche ai vaccini COVID-19: dichiarazione della Società belga di allergia e immunologia clinica (BelSACI): https://www.tandfonline.com/doi/abs/10.1080/17843286.2021.1909447
- Reazioni allergiche dopo la vaccinazione contro il COVID-19: mettere il rischio in prospettiva: https://pubmed.ncbi.nlm.nih.gov/34463751/
- Rischio di gravi reazioni allergiche ai vaccini COVID-19 tra i pazienti con malattia allergica della pelle: raccomandazioni pratiche. Una dichiarazione di posizione dell’ETFAD con esperti esterni: https://pubmed.ncbi.nlm.nih.gov/33752263/
- Associazione di storia auto-riferita di allergia ad alto rischio con sintomi allergici dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34698847/
- Greenhawt, M., Abrams, EM, Shaker, M., Chu, DK, Khan, D., Akin, C., . . . D’oro, DBK (2021). Il rischio di reazione allergica ai vaccini SARS-CoV-2 e valutazione e gestione raccomandate: una revisione sistematica, una meta-analisi, una valutazione GRADE e un approccio di consenso internazionale. J Allergy Clin Immunol Pract, 9(10), 3546-3567.doi:10.1016/j.jaip.2021.06.006. https://www.ncbi.nlm.nih.gov/pubmed/34153517
- Klimek, L., Bergmann, KC, Brehler, R., Pfutzner, W., Zuberbier, T., Hartmann, K., . . . Verme, M. (2021). Gestione pratica delle reazioni allergiche ai vaccini COVID-19: un documento di sintesi delle società allergiche tedesche e austriache AeDA, DGAKI, GPA e OGAI. Allergo J Int, 1-17. doi:10.1007/s40629-021-00165-7. https://www.ncbi.nlm.nih.gov/pubmed/33898162
- Klimek, L., Novak, N., Hamelmann, E., Werfel, T., Wagenmann, M., Taube, C., . . . Verme, M. (2021). Reazioni allergiche gravi dopo la vaccinazione contro il COVID-19 con il vaccino P몭zer/BioNTech in Gran Bretagna e negli Stati Uniti: presa di posizione delle società allergiche tedesche: Associazione medica degli allergologi tedeschi (AeDA), Società tedesca di allergologia e immunologia clinica (DGAKI) e Società di Allergologia Pediatrica e Medicina Ambientale (GPA). Allergo J Int, 30(2), 51-55. doi:10.1007/s40629-020-00160-4. https://www.ncbi.nlm.nih.gov/pubmed/33643776
- Warren, CM, Snow, TT, Lee, AS, Shah, MM, Heider, A., Blomkalns, A., . . . Nadeau, KC (2021). Valutazione delle reazioni allergiche e anafilattiche ai vaccini mRNA COVID-19 con test di conferma in un sistema sanitario regionale degli Stati Uniti. JAMA Netw Open, 4(9), e2125524. doi:10.1001/jamanetworkopen.2021.25524. https://www.ncbi.nlm.nih.gov/pubmed/34533570
Paralisi di Bell
Include i termini: Paralisi facciale e paralisi facciale. Un episodio inspiegabile di debolezza o paralisi dei muscoli facciali. Inizia improvvisamente e peggiora nell’arco di 48 ore. Questa condizione deriva da un danno al nervo facciale (il 7° nervo cranico). Il dolore e il disagio si manifestano solitamente su un lato del viso o della testa.
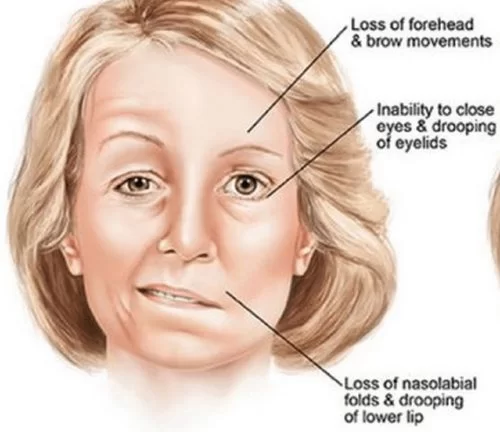
La lista dei 18 studi medici in materia
- Paralisi di Bell e vaccini SARS-CoV-2: una storia in evoluzione: https://www.sciencedirect.com/science/article/pii/S1473309921002735
- Paralisi di Bell dopo la seconda dose del vaccino Pfizer COVID-19 in un paziente con una storia di paralisi di Bell ricorrente: https://www.sciencedirect.com/science/article/pii/S266635462100020X
- Paralisi di Bell dopo la vaccinazione contro il COVID-19: rapporto sul caso: https://www.sciencedirect.com/science/article/pii/S217358082100122X .
- L’associazione tra vaccinazione COVID-19 e paralisi di Bell: https://pubmed.ncbi.nlm.nih.gov/34411533/
- Paralisi di Bell dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/33611630/
- Paralisi di Bell dopo 24 ore di vaccino mRNA-1273 SARS-CoV-2 mRNA-1273: https://pubmed.ncbi.nlm.nih.gov/34336436/
- Paralisi di Bell dopo la vaccinazione Ad26.COV2.S COVID-19: https://pubmed.ncbi.nlm.nih.gov/34014316/
- Paralisi di Bell dopo la vaccinazione COVID-19: rapporto sul caso: https://pubmed.ncbi.nlm.nih.gov/34330676/
- Paralisi facciale acuta come possibile complicanza della vaccinazione SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/33975372/ .
- Paralisi di Bell dopo la vaccinazione COVID-19 con elevata risposta anticorpale nel liquido cerebrospinale: https://pubmed.ncbi.nlm.nih.gov/34322761/ .
- Paralisi di Bell dopo una singola dose di mRNA del vaccino. SARS-CoV-2: rapporto sul caso: https://pubmed.ncbi.nlm.nih.gov/34032902/ .
- Segnalazione di eventi avversi e rischio di paralisi di Bell dopo la vaccinazione contro il COVID-19: https://www.thelancet.com/journals/laninf/article/PIIS1473-3099(21)00646-0/fulltext .
- Paralisi bilaterale del nervo facciale e vaccinazione COVID-19: causalità o coincidenza: https://pubmed.ncbi.nlm.nih.gov/34522557/
- Paralisi di Bell sinistra dopo la prima dose del vaccino mRNA-1273 SARS-CoV-2: caso clinico: https://pubmed.ncbi.nlm.nih.gov/34763263/ .
- Paralisi di Bell dopo la vaccinazione inattivata con COVID-19 in un paziente con una storia di paralisi di Bell ricorrente: rapporto del caso: https://pubmed.ncbi.nlm.nih.gov/34621891/
- Paralisi di Bell dopo la vaccinazione con mRNA (BNT162b2) e vaccini SARS-CoV-2 inattivati (CoronaVac): una serie di casi e uno studio caso-controllo annidato: https://pubmed.ncbi.nlm.nih.gov/34411532/
- Un caso di poliradicoloneuropatia demielinizzante acuta con paralisi facciale bilaterale dopo il vaccino ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34272622/
- Interferoni di tipo I come potenziale meccanismo che collega i vaccini mRNA COVID-19 con la paralisi di Bell: https://pubmed.ncbi.nlm.nih.gov/33858693/
Adenopatia ascellare
Include il termine: Adenopatia. Chiamata anche nodulo ascellare, la linfoadenopatia ascellare si verifica quando i linfonodi ascellari aumentano di dimensioni. Anche se questa condizione può essere preoccupante, di solito è attribuita a una causa benigna. Può anche essere temporanea.
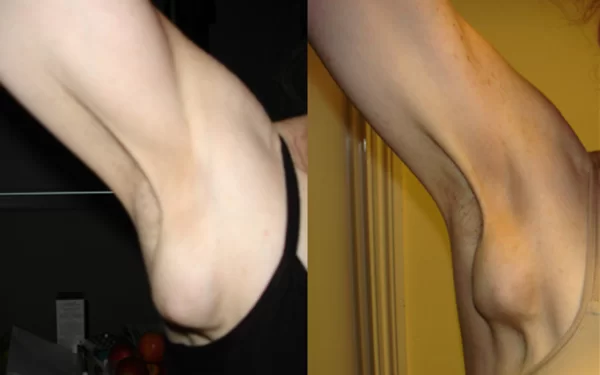
La lista dei 18 studi medici in materia
- Linfoadenopatia ascellare e pettorale indotta da vaccino COVID-19 nella PET: https://www.sciencedirect.com/science/article/pii/S1930043321002612
- Evoluzione della linfoadenopatia ipermetabolica ascellare ipermetabolica bilaterale su FDG PET/CT dopo vaccinazione COVID-19 a 2 dosi: https://pubmed.ncbi.nlm.nih.gov/34735411/
- Linfoadenopatia ascellare correlata al vaccino COVID-19 in pazienti con cancro al seno: serie di casi con revisione della letteratura: https://pubmed.ncbi.nlm.nih.gov/34836672/ .
- Linfoadenopatia ascellare subclinica associata alla vaccinazione COVID-19 sulla mammografia di screening: https://pubmed.ncbi.nlm.nih.gov/34906409/
- Adenopatia ascellare associata alla vaccinazione COVID-19: risultati di imaging e raccomandazioni di follow-up in 23 donne: https://pubmed.ncbi.nlm.nih.gov/33624520/
- Adenopatia ascellare unilaterale nel contesto della vaccinazione COVID-19: follow-up: https://pubmed.ncbi.nlm.nih.gov/34298342/
- Linfoadenopatia ascellare e cervicale correlata al vaccino COVID-19 in pazienti con cancro al seno attuale o precedente e altre neoplasie maligne: risultati di imaging trasversale su MRI, TC e PET-CT: https://pubmed.ncbi.nlm.nih.gov/34719892 /
- Incidenza dell’adenopatia ascellare nell’imaging del seno dopo la vaccinazione con COVID-19: https://pubmed.ncbi.nlm.nih.gov/34292295/ .
- Linfoadenopatia ascellare unilaterale correlata al vaccino COVID-19: modello sullo screening della risonanza magnetica mammaria che consente una valutazione benigna: https://pubmed.ncbi.nlm.nih.gov/34325221/
- Linfoadenopatia ascellare in pazienti con recente vaccinazione Covid-19: un nuovo dilemma diagnostico: https://pubmed.ncbi.nlm.nih.gov/34825530/ .
- Adenopatia ascellare unilaterale indotta da vaccino COVID-19: valutazione di follow-up negli Stati Uniti: https://pubmed.ncbi.nlm.nih.gov/34655312/ .
- Adenopatia ascellare associata alla vaccinazione COVID-19: risultati di imaging e raccomandazioni di follow-up in 23 donne: https://pubmed.ncbi.nlm.nih.gov/33624520/
- Adenopatia ascellare unilaterale nel contesto della vaccinazione COVID-19: follow-up: https://pubmed.ncbi.nlm.nih.gov/34298342/
- Incidenza dell’adenopatia ascellare nell’imaging del seno dopo la vaccinazione con COVID-19: https://pubmed.ncbi.nlm.nih.gov/34292295/ .
- Linfoadenopatia ascellare unilaterale correlata al vaccino COVID-19: modello sullo screening della risonanza magnetica mammaria che consente una valutazione benigna: https://pubmed.ncbi.nlm.nih.gov/34325221/
- Linfoadenopatia ascellare in pazienti con recente vaccinazione Covid-19: un nuovo dilemma diagnostico: https://pubmed.ncbi.nlm.nih.gov/34825530/ .
- Adenopatia ascellare unilaterale indotta da vaccino COVID-19: valutazione di follow-up negli Stati Uniti: https://pubmed.ncbi.nlm.nih.gov/34655312/ .
- Adenopatia dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/33625299/
Pericardite
Gonfiore e irritazione del sottile tessuto simile a una sacca che circonda il cuore (pericardio). La pericardite provoca spesso un forte dolore al petto e talvolta altri sintomi. Il dolore al petto si verifica quando gli strati irritati del pericardio sfregano l’uno contro l’altro.
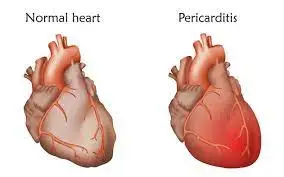
La lista dei 15 studi medici in materia
- Miocardite e pericardite dopo la vaccinazione con mRNA COVID-19: considerazioni pratiche per gli operatori sanitari: https://www.sciencedirect.com/science/article/pii/S0828282X21006243
- Miocardite, pericardite e cardiomiopatia dopo la vaccinazione COVID-19: https://www.sciencedirect.com/science/article/pii/S1443950621011562
- Miocardite e pericardite dopo la vaccinazione COVID-19: https://jamanetwork.com/journals/jama/fullarticle/2782900
- Pericardite dopo la somministrazione del vaccino mRNA BNT162b2 mRNA COVID-19: https://www.sciencedirect.com/science/article/pii/S1885585721002218
- Epidemiologia e caratteristiche cliniche della miocardite/pericardite prima dell’introduzione del vaccino mRNA COVID-19 nei bambini coreani: uno studio multicentrico https://search.bvsalud.org/global-literature-on- novel-coronavirus-2019-ncov/resourc e /it/covidwho-1360706 .
- Miocardite, pericardite e cardiomiopatia dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34340927/
- Guida clinica per giovani con miocardite e pericardite dopo la vaccinazione con mRNA COVID-19 https://www.cps.ca/en/documents/position/clinical-guidance-for-youth-with-myocarditis-and-pericarditis :
- Miocardite/pericardite associata al vaccino COVID-19: https://science.gc.ca/eic/site/063.nsf/eng/h_98291.html
- Miocardite acuta dopo la seconda dose di vaccino SARS-CoV-2: serendipità o relazione causale: https://pubmed.ncbi.nlm.nih.gov/34236331/
- Pericardite dopo la somministrazione del vaccino COVID-19 mRNA BNT162b2: https://pubmed.ncbi.nlm.nih.gov/34364831/
- Presentazione insolita di pericardite acuta dopo la vaccinazione contro SARS-COV-2 mRNA-1237 Moderna: https://pubmed.ncbi.nlm.nih.gov/34447639/
- Una serie di casi di pericardite acuta dopo la vaccinazione con COVID-19 nel contesto di recenti segnalazioni provenienti da Europa e Stati Uniti: https://pubmed.ncbi.nlm.nih.gov/34635376/
- Pericardite acuta e tamponamento cardiaco dopo la vaccinazione con Covid-19 https://pubmed.ncbi.nlm.nih.gov/34749492/
- Pericardite dopo la somministrazione del vaccino a base di mRNA BNT162b2 COVID-19 https://pubmed.ncbi.nlm.nih.gov/34149145/
- Rapporto sul caso: pericardite sintomatica post vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34693198/
Mielite acuta
Include il termine: Mielite trasversa. Un’infiammazione del midollo spinale che può interrompere le normali risposte dal cervello al resto del corpo e dal resto del corpo al cervello. L’infiammazione del midollo spinale può danneggiare la mielina e l’assone, provocando sintomi come paralisi e perdita dei sensi. La mielite viene classificata in diverse categorie a seconda dell’area o della causa della lesione; tuttavia, qualsiasi attacco infiammatorio al midollo spinale viene spesso definito mielite trasversa.
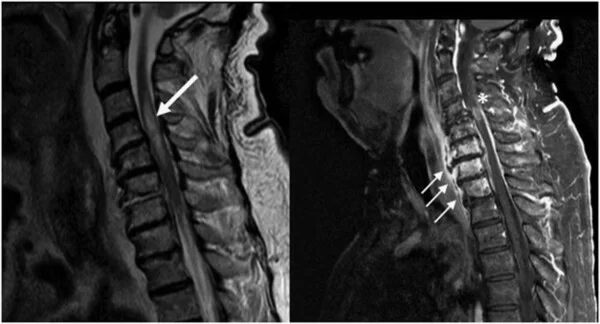
La lista dei 15 studi medici in materia
- Mielite acuta e vaccino ChAdOx1 nCoV-19: associazione casuale o causale: https://www.sciencedirect.com/science/article/pii/S0165572821002137
- Mielite trasversa acuta (ATM): revisione clinica di 43 pazienti con ATM associata a COVID-19 e 3 eventi avversi gravi di ATM post-vaccinazione con vaccino ChAdOx1 nCoV-19 (AZD1222): https: //pubmed.ncbi.nlm.nih .gov/33981305/
- Mielite trasversa indotta dalla vaccinazione SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34458035/
- Mielite trasversa acuta (ATM): revisione clinica di 43 pazienti con ATM associata a COVID-19 e 3 eventi avversi gravi di ATM post-vaccinazione con vaccino ChAdOx1 nCoV-19 (AZD1222): https: //pubmed.ncbi.nlm.nih .gov/33981305/ .
- Mielite trasversa acuta dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34684047/ .
- Mielite trasversa longitudinale estesa dopo il vaccino ChAdOx1 nCOV-19: caso clinico: https://pubmed.ncbi.nlm.nih.gov/34641797/ .
- Mielite trasversa acuta dopo la vaccinazione SARS-CoV-2: caso clinico e revisione della letteratura: https://pubmed.ncbi.nlm.nih.gov/34482455/ .
- Mielite trasversa acuta a seguito del vaccino COVID-19 inattivato: https://pubmed.ncbi.nlm.nih.gov/34370410/
- Mielite trasversa acuta dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34579245/ .
- Un caso di mielite trasversa estesa longitudinalmente in seguito alla vaccinazione contro il Covid-19: https://pubmed.ncbi.nlm.nih.gov/34182207/
- Mielite trasversa post-COVID-19; un caso clinico con revisione della letteratura: https://pubmed.ncbi.nlm.nih.gov/34457267/ .
- Neurite/chiasma ottico bilaterale acuto bilaterale con mielite trasversa estesa longitudinale nella sclerosi multipla stabile di lunga data dopo vaccinazione vettoriale contro SARS-CoV-19 https://pubmed.ncbi.nlm.nih.gov/34131771/
- Mielite trasversa longitudinale estesa a seguito della vaccinazione AstraZeneca COVID-19: https://pubmed.ncbi.nlm.nih.gov/34507942/ .
- Mielite trasversa longitudinale estesa a seguito della vaccinazione AstraZeneca COVID-19: https://pubmed.ncbi.nlm.nih.gov/34507942/ .
- Mielite cervicale estesa longitudinalmente dopo la vaccinazione con vaccino COVID-19 a base di virus inattivato: https://pubmed.ncbi.nlm.nih.gov/34849183/
Perimiocardite
Infiammazione acuta del pericardio e del miocardio sottostante con conseguente danno miocellulare. Di solito è asintomatica e nella maggior parte dei casi si risolve completamente. Può tuttavia portare a un’insufficienza cardiaca fulminante con conseguente morte o necessità di trapianto cardiaco.
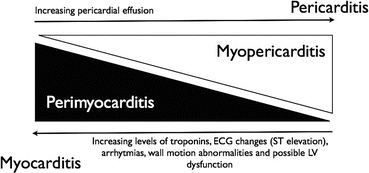
La lista dei 10 studi medici in materia
- Perimiocardite negli adolescenti dopo il vaccino P몭 zer-BioNTech COVID-19: https://academic.oup.com/jpids/advance-article/doi/10.1093/jpids/piab060/6329543
- Perimiocardite negli adolescenti dopo il vaccino P몭 zer-BioNTech COVID-19: https://pubmed.ncbi.nlm.nih.gov/34319393/
- Presentazione insolita della perimiocardite acuta dopo la moderna vaccinazione SARS-COV-2 mRNA-1237: https://pubmed.ncbi.nlm.nih.gov/34447639/
- maschio sano: rapporto di un caso: https://bmccardiovascdisord.biomedcentral.com/articles/10.1186/s12872-021-02183 Perimiocardite dopo la prima dose di vaccino mRNA-1273 SARS-CoV-2 (Modern) mRNA-1273 in un giovane
- Perimiocardite acuta dopo la prima dose di vaccino mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34515024/
- Perimiocardite dopo la vaccinazione con COVID-19: https://pubmed.ncbi.nlm.nih.gov/34866957/
- Tinoco, M., Leite, S., Faria, B., Cardoso, S., Von Hafe, P., Dias, G., . . . Lourenco, A. (2021). Perimiocardite a seguito della vaccinazione COVID-19. Clin Med Insights Cardiol, 15, 11795468211056634. doi:10.1177/11795468211056634. https://www.ncbi.nlm.nih.gov/pubmed/34866957
- Jhaveri, R., Adler-Shohet, FC, Blyth, CC, Chiotos, K., Gerber, JS, Green, M., . . . Zaoutis, T. (2021). Valutazione dei rischi di perimiocardite con i benefici della vaccinazione con mRNA SARS-CoV-2 negli adolescenti. J Pediatric Infect Dis Soc, 10(10), 937-939.doi:10.1093/jpids/piab061. https://www.ncbi.nlm.nih.gov/pubmed/34270752
- Khogali, F. e Abdelrahman, R. (2021). Presentazione insolita di perimiocardite acuta in seguito alla vaccinazione Moderna contro il SARS-COV-2 mRNA-1237. Cureus, 13(7), e16590.doi:10.7759/cureus.16590. https://www.ncbi.nlm.nih.gov/pubmed/34447639
- Hasnie, AA, Hasnie, UA, Patel, N., Aziz, MU, Xie, M., Lloyd, SG e Prabhu, SD (2021). Perimiocardite successiva alla prima dose del vaccino mRNA-1273 SARS-CoV-2 (Moderna) in un giovane maschio sano: rapporto di un caso. BMC Disturbo cardiovascolare, 21(1), 375. doi:10.1186/s12872-021-02183-3 https://www.ncbi.nlm.nih.gov/pubmed/34348657
Emorragia intracerebrale
Include il termine: Ictus. L’emorragia intracerebrale (emorragia nel tessuto cerebrale) è la seconda causa più comune di ictus (15-30% degli ictus) e la più letale. I vasi sanguigni trasportano il sangue da e verso il cervello. Le arterie o le vene possono rompersi a causa di una pressione anomala, di uno sviluppo anomalo o di un trauma.
La lista degli 8 studi in materia
- Emorragia intracerebrale dovuta a trombosi con sindrome trombocitopenica dopo la vaccinazione COVID-19: il primo caso fatale in Corea: https://pubmed.ncbi.nlm.nih.gov/34402235/
- Emorragia intracerebrale dodici giorni dopo la vaccinazione con ChAdOx1 nCoV-19: https://pubmed.ncbi.nlm.nih.gov/34477089/
- Considerazioni neurochirurgiche riguardanti la craniectomia decompressiva per emorragia intracerebrale dopo la vaccinazione SARS-CoV-2 nella trombocitopenia trombotica indotta da vaccino-VITT: https://pubmed.ncbi.nlm.nih.gov/34202817/
- Prima dose di vaccini ChAdOx1 e BNT162b2 COVID-19 ed eventi trombocitopenici, tromboembolici ed emorragici in Scozia: https://pubmed.ncbi.nlm.nih.gov/34108714/
- Grande ictus emorragico dopo la vaccinazione contro ChAdOx1 nCoV-19: un caso clinico: https://pubmed.ncbi.nlm.nih.gov/34273119/
- Ictus emorragico maggiore dopo la vaccinazione ChAdOx1 nCoV-19: un caso clinico: https://pubmed.ncbi.nlm.nih.gov/34273119/
- Afasia sette giorni dopo la seconda dose di un vaccino SARS-CoV-2 a base di mRNA. La risonanza magnetica cerebrale ha rivelato un’emorragia intracerebrale (ICBH) nel lobo temporale sinistro in un uomo di 52 anni. https://www.sciencedirect.com/science/article/pii/S2589238X21000292#f0005
- Incidenza di ictus ischemico acuto dopo la vaccinazione contro il coronavirus in Indonesia: serie di casi: https://pubmed.ncbi.nlm.nih.gov/34579636/
Epatite immunomediata
Definita come un’elevazione dei test di funzionalità epatica del paziente che richiede corticosteroidi e che non ha un’altra eziologia.
La lista degli 8 studi medici in materia
- Epatite autoimmune che si sviluppa dopo il vaccino contro il coronavirus 2019 (COVID-19): causalità o vittima?: https://pubmed.ncbi.nlm.nih.gov/33862041/
- Epatite autoimmune innescata dalla vaccinazione contro SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34332438/
- Epatite acuta di tipo autoimmune con anticorpo antimitocondriale atipico dopo la vaccinazione con mRNA COVID-19: una nuova entità clinica: https://pubmed.ncbi.nlm.nih.gov/34293683/ .
- Epatite autoimmune dopo il vaccino COVID: https://pubmed.ncbi.nlm.nih.gov/34225251/
- Riattivazione del virus dell’epatite C dopo la vaccinazione COVID-19: un caso clinico: https://pubmed.ncbi.nlm.nih.gov/34512037/
- Epatite autoimmune che si sviluppa dopo il vaccino ChAdOx1 nCoV-19 (Oxford-AstraZeneca): https://pubmed.ncbi.nlm.nih.gov/34171435/
- Epatite autoimmune innescata dalla vaccinazione SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34332438/ .
- L’epatite immunomediata con il vaccino Moderna non è più una coincidenza ma confermata: https://www.sciencedirect.com/science/article/pii/S0168827821020936
Sintomi neurologici
Include termini: effetti collaterali neurologici e complicazioni neurologiche. Dal punto di vista medico vengono definiti disturbi che colpiscono il cervello, i nervi presenti in tutto il corpo umano e il midollo spinale.
La lista dei 6 studi medici in materia
- Sintomi neurologici e alterazioni del neuroimaging correlati al vaccino COVID-19: causa o coincidenza: https://www.sciencedirect.com/science/article/pii/S0899707121003557 .
- Sintomi neurologici e alterazioni del neuroimaging legate al vaccino COVID-19: causa o coincidenza?: https://pubmed.ncbi.nlm.nih.gov/34507266/
- Spettro delle complicanze neurologiche dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34719776/ .
- Studio osservazionale n-ospedaliero sui disturbi neurologici in pazienti recentemente vaccinati con vaccini mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34688190/
- Effetti collaterali neurologici dei vaccini SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34750810/
- Complicanze neurologiche dopo la prima dose di vaccini COVID-19 e infezione da SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34697502/
Emorragia
Include termini: cerebrale, lobare, acrale e retinale. Il rilascio di sangue da un vaso sanguigno rotto, all’interno o all’esterno del corpo.
La lista dei 6 studi medici in materia
- Emorragia lobare con rottura ventricolare subito dopo la prima dose di un vaccino SARS-CoV-2 a base di mRNA: https://www.ncbi.nlm.nih.gov/labs/pmc/articles/PMC8553377/
- Emorragia retinica dopo la vaccinazione SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34884407/ .
- Emorragia lobare con rottura ventricolare subito dopo la prima dose di un vaccino SARS-CoV-2 basato su mRNA di SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34729467/
- Emorragia acrale dopo la somministrazione della seconda dose di vaccino SARS-CoV-2. Una reazione post-vaccinazione: https://pubmed.ncbi.nlm.nih.gov/34092400/742 .
- Emorragia cerebrale fatale dopo il vaccino COVID-19: https://pubmed.ncbi.nlm.nih.gov/33928772/
- Emorragia intracerebrale associata a trombocitopenia trombotica indotta da vaccino dopo la vaccinazione ChAdOx1 nCOVID-19 in una donna incinta: https://pubmed.ncbi.nlm.nih.gov/34261297/
Focolai di malattie immunomediate
Le malattie autoimmuni si verificano quando il sistema immunitario produce anticorpi che attaccano le cellule dell’organismo. Ne esistono diversi tipi, tra cui la celiachia, il lupus e il morbo di Graves. Sebbene non possano essere curate, esistono diverse opzioni terapeutiche per gestire i sintomi e ridurre ulteriori danni all’organismo.
Cardiomiopatia Takotsubo
Una condizione cardiaca temporanea che si sviluppa in risposta a un’esperienza emotiva o fisica intensa. È nota anche come cardiomiopatia da stress o sindrome del cuore spezzato. In questa condizione, la camera di pompaggio principale del cuore cambia forma, compromettendo la capacità del cuore di pompare efficacemente il sangue. La morte è rara, ma l’insufficienza cardiaca si verifica in circa il 20% dei pazienti. Tra le complicazioni segnalate raramente vi sono aritmie (ritmi cardiaci anomali), ostruzione del flusso sanguigno dal ventricolo sinistro e rottura della parete del ventricolo.
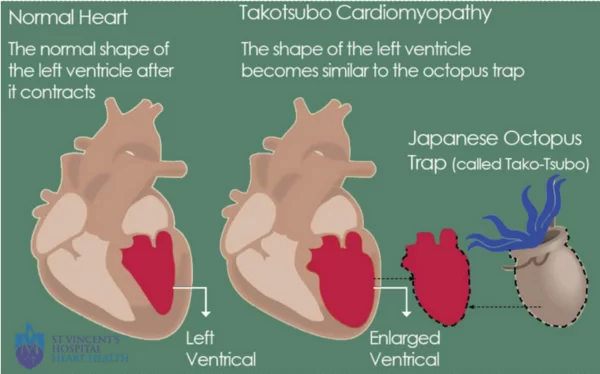
La lista dei 5 studi medici in materia
- Miocardite, pericardite e cardiomiopatia dopo la vaccinazione COVID-19: https://www.sciencedirect.com/science/article/pii/S1443950621011562
- Cardiomiopatia di Takotsubo dopo la vaccinazione con mRNA COVID-19 https://www.sciencedirect.com/science/article/pii/S1443950621011331
- Cardiomiopatia Takotsubo (stress) dopo la vaccinazione con ChAdOx1 nCoV-19 https://pubmed.ncbi.nlm.nih.gov/34625447/
- Cardiomiopatia di Takotsubo dopo vaccinazione contro il coronavirus 2019 in paziente in emodialisi di mantenimento: https://pubmed.ncbi.nlm.nih.gov/34731486/ .
- Sindrome di Takotsubo dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34539938/
Cardiaco
Le complicanze cardiache comprendono danno miocardico, insufficienza cardiaca (HF), shock cardiogeno, sindrome infiammatoria multisistemica negli adulti e aritmie cardiache compreso l’arresto cardiaco improvviso.
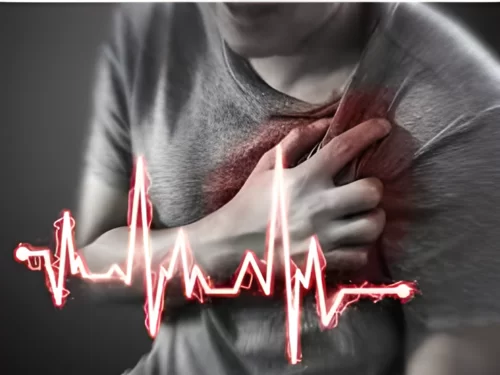
La lista dei 10 studi medici in materia
- Danno cardiaco transitorio negli adolescenti che ricevono il vaccino BNT162b2 mRNA COVID-19: https://journals.lww.com/pidj/Abstract/9000/Transient_Cardiac_Injury_in_Adolesce nts_Receiving.95800.aspx
- Snapiri, O., Rosenberg Danziger, C., Shirman, N., Weissbach, A., Lowenthal, A., Ayalon, I., . . . Bilavsky, E. (2021). Lesione cardiaca transitoria negli adolescenti che ricevono il vaccino COVID-19 con mRNA BNT162b2. Pediatr Infect Dis J, 40(10), e360-e363.doi:10.1097/INF.0000000000003235. https://www.ncbi.nlm.nih.gov/pubmed/34077949
- Fazlollahi, A., Zahmatyar, M., Noori, M., Nejadghaderi, SA, Sullman, MJM, Shekarriz-Foumani, R., . . . . . . . . . Safari, S. (2021). Complicazioni cardiache a seguito dei vaccini mRNA COVID-19: una revisione sistematica di casi clinici e serie di casi. Rev Med Virol, e2318. doi:10.1002/rmv.2318. https://www.ncbi.nlm.nih.gov/pubmed/34921468
- Ho, JS, Sia, CH, Ngiam, JN, Loh, PH, Chew, NW, Kong, WK e Poh, KK (2021). Una revisione della vaccinazione COVID-19 e delle manifestazioni cardiache segnalate. Singapore Med J. doi:10.11622/smith.2021210. https://www.ncbi.nlm.nih.gov/pubmed/34808708
- Relazione temporale tra la seconda dose di vaccino BNT162b2 mRNA Covid-19 e il coinvolgimento cardiaco in un paziente con precedente infezione da SARS-COV-2: https://www.sciencedirect.com/science/article/pii/S2352906721000622
- Sessa, F., Salerno, M., Esposito, M., Di Nunno, N., Zamboni, P., & Pomara, C. (2021). Risultati dell’autopsia e rapporto di causalità tra morte e vaccinazione contro il COVID-19: una revisione sistematica. J Clin Med, 10(24). doi:10.3390/jcm10245876. https://www.ncbi.nlm.nih.gov/pubmed/34945172
- Indagine post mortem sui decessi dopo la vaccinazione con vaccini COVID-19: https://pubmed.ncbi.nlm.nih.gov/34591186/
- Uno sguardo al ruolo dell’immunoistochimica post-mortem nella comprensione della fisiopatologia infiammatoria della malattia COVID-19 e degli eventi avversi trombotici correlati al vaccino: una revisione narrativa: https://pubmed.ncbi.nlm.nih.gov/34769454/
- Vaccino COVID-19 e morte: algoritmo di causalità secondo la diagnosi di ammissibilità dell’OMS: https://pubmed.ncbi.nlm.nih.gov/34073536/
- Indagine post mortem sui decessi dopo la vaccinazione con vaccini COVID-19: https://pubmed.ncbi.nlm.nih.gov/34591186/
Rabdomiolisi
Sindrome grave dovuta a una lesione muscolare diretta o indiretta. Si verifica in seguito alla morte delle fibre muscolari e al rilascio del loro contenuto nel flusso sanguigno. Questo può portare a gravi complicazioni, come l’insufficienza renale. Ciò significa che i reni non sono in grado di eliminare le scorie e l’urina concentrata. In rari casi, la rabdomiolisi può persino causare la morte.
La lista dei 5 studi medici in materia
- Rabdomiolisi e fascite indotte dal vaccino mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34435250/
- Rabdomiolisi indotta da vaccino COVID-19: rapporto di un caso con revisione della letteratura: https://pubmed.ncbi.nlm.nih.gov/34186348/
- Rabdomiolisi indotta da vaccino COVID-19: caso clinico con revisione della letteratura: https://www.sciencedirect.com/science/article/pii/S1871402121001880
- Rabdomiolisi e fascite indotte dal vaccino mRNA COVID-19: https://pubmed.ncbi.nlm.nih.gov/34435250/ .
- Rapporto su un caso: vasculite associata ad ANCA che si presenta con rabdomiolisi e glomerulonefrite crescente Pauci-Inmune dopo la vaccinazione con mRNA Pfizer-BioNTech COVID-19: https://pubmed.ncbi.nlm.nih.gov/34659268/
Porpora trombotica trombocitopenica
Disturbo che provoca la formazione di coaguli di sangue (trombi) nei piccoli vasi sanguigni di tutto il corpo. Questi coaguli possono causare gravi problemi medici se bloccano i vasi e limitano il flusso sanguigno verso organi come il cervello, i reni e il cuore.
La lista dei 4 studi medici in materia
- Porpora trombotica trombocitopenica dopo la vaccinazione con Ad26.COV2-S: https://pubmed.ncbi.nlm.nih.gov/33980419/
- Porpora trombotica trombocitopenica: una nuova minaccia dopo il vaccino COVID bnt162b2: https://pubmed.ncbi.nlm.nih.gov/34264514/ .
- Porpora trombocitopenica immune grave dopo il vaccino SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34754937/
- Porpora trombocitopenica immune associata al vaccino mRNA COVID-19 Pfizer-BioNTech BNT16B2b2: https://pubmed.ncbi.nlm.nih.gov/34077572/
Encefalopatia acuta iperattiva
Include i termini: Encefalopatia acuta ed encefalite. Una disfunzione cerebrale generale dovuta a una pressione sanguigna significativamente elevata. I sintomi possono includere cefalea, vomito, problemi di equilibrio e confusione. L’esordio è generalmente improvviso. Le complicazioni possono includere convulsioni, sindrome da encefalopatia posteriore reversibile ed emorragia nella parte posteriore dell’occhio.
La lista dei 4 studi medici in materia
- Encefalopatia iperattiva acuta in seguito alla vaccinazione COVID-19 con risposta drammatica al metilprednisolone: un caso clinico: https://www.sciencedirect.com/science/article/pii/S2049080121007536
- Encefalite post-vaccinale dopo ChAdOx1 nCov-19: https://pubmed.ncbi.nlm.nih.gov/34324214/
- Encefalomielite acuta disseminata a seguito della vaccinazione contro SARS-CoV-2: https://pubmed.ncbi.nlm.nih.gov/34325334/
- Encefalopatia iperattiva acuta a seguito della vaccinazione COVID-19 con risposta drammatica al metilprednisolone: rapporto di un caso: https://pubmed.ncbi.nlm.nih.gov/34512961/
Lesione renale acuta
Un episodio improvviso di insufficienza renale o danno renale che si verifica entro poche ore o pochi giorni.
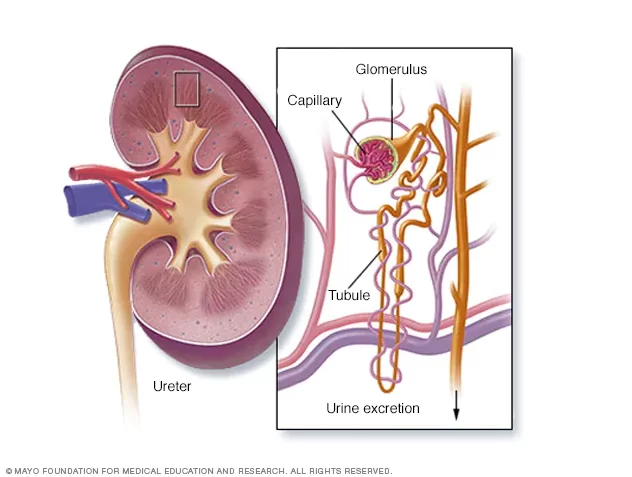
La lista dei 4 studi medici in materia
- Malattia a cambiamento minimo con grave danno renale acuto dopo il vaccino Oxford-AstraZeneca COVID-19: rapporto sul caso: https://pubmed.ncbi.nlm.nih.gov/34242687/ .
- Danno renale acuto con ematuria macroscopica e nefropatia da IgA dopo la vaccinazione COVID-19: https://pubmed.ncbi.nlm.nih.gov/34352309/
- AstraZeneca): https://pubmed.ncbi.nlm.nih.gov/34362727/
- Malattia a cambiamento minimo e danno renale acuto dopo il vaccino Pfizer-BioNTech COVID-19: https://pubmed.ncbi.nlm.nih.gov/34000278/
Sclerosi multipla
Una malattia potenzialmente invalidante del cervello e del midollo spinale (sistema nervoso centrale).
La lista dei 4 studi medici in materia
- Grave recidiva di sclerosi multipla dopo la vaccinazione COVID-19: un caso clinico: https://pubmed.ncbi.nlm.nih.gov/34447349/
- Recidiva acuta e immunizzazione compromessa dopo la vaccinazione COVID-19 in un paziente con sclerosi multipla trattato con rituximab: https://pubmed.ncbi.nlm.nih.gov/34015240
- Risposta umorale indotta dalla vaccinazione Prime-Boost con vaccini mRNA ChAdOx1 nCoV-19 e BNT162b2 in un paziente con sclerosi multipla trattato con teriflunomide: https://pubmed.ncbi.nlm.nih.gov/34696248/
- Manifestazione clinica iniziale della sclerosi multipla dopo l’immunizzazione con il vaccino Pfizer-BioNTech COVID-19: https://www.jni-journal.com/article/S0165-5728(21)00282-4/fulltext
Porpora di Henoch-Schonlein
Colpisce i piccoli vasi sanguigni della pelle, delle articolazioni, dell’intestino e dei reni. È più comune prima dei sette anni, ma può colpire chiunque. Un disturbo che causa infiammazione ed emorragia nei piccoli vasi sanguigni.

Episodi di sanguinamento
Gli episodi maggiori comprendono la maggior parte delle emorragie articolari, le emorragie nei grandi muscoli, le emorragie muscolari con segni di sindrome compartimentale, le emorragie pericolose per la vita e gli interventi chirurgici. Questi episodi richiedono solitamente una correzione del 70% – 100% e più di un’infusione. La dose esatta dipenderà dall’individuo e dalla politica dell’HTC.

Effetti avversi cutanei
Conosciuti anche come tossidermia, sono manifestazioni cutanee derivanti dalla somministrazione sistemica di farmaci. Queste reazioni vanno da lievi lesioni cutanee eritematose a reazioni molto più gravi come la sindrome di Lyell.

Reazioni cutanee
Una reazione allergica può causare eruzione cutanea, prurito, bruciore, arrossamento, protuberanze, orticaria e gonfiore.

Sindrome di Vogt-Koyanagi-Harada
Una malattia rara di origine sconosciuta che colpisce molti apparati dell’organismo, tra cui gli occhi, le orecchie, la pelle e il rivestimento del cervello e del midollo spinale (le meningi). Il sintomo più evidente è una rapida perdita della vista.

Lupus eritematoso sistemico
Malattia autoimmune in cui il sistema immunitario attacca i propri tessuti, causando infiammazioni diffuse e danni ai tessuti degli organi colpiti. Può colpire le articolazioni, la pelle, il cervello, i polmoni, i reni e i vasi sanguigni. Il trattamento può essere utile, ma questa condizione non può essere curata.

Petecchie
Include: Eruzione petecchiale. Piccole macchie viola, rosse o marroni sulla pelle. Di solito compaiono su braccia, gambe, stomaco e natiche. Si possono trovare anche all’interno della bocca o sulle palpebre. Queste macchie puntuali possono essere il segno di molte condizioni diverse, alcune lievi, altre gravi. Possono anche comparire come reazione a determinati farmaci. Anche se le petecchie sembrano un’eruzione cutanea, in realtà sono causate da un’emorragia sotto la pelle.

Porpora Anulare Telangiectodes
Eruzione purpurica pigmentata non comune, caratterizzata da chiazze simmetriche, purpuriche, telangiectasiche e atrofiche con una predilezione per le estremità inferiori e i glutei.

Embolia polmonare
L’embolia polmonare è un’ostruzione di una delle arterie polmonari nei polmoni. Nella maggior parte dei casi, l’embolia polmonare è causata da coaguli di sangue che raggiungono i polmoni dalle vene profonde delle gambe o, raramente, da vene di altre parti del corpo (trombosi venosa profonda). Poiché i coaguli bloccano il flusso sanguigno verso i polmoni, l’embolia polmonare può essere pericolosa per la vita.

Psoriasi
Una condizione autoimmune cronica che causa un rapido accumulo di cellule cutanee. Questo accumulo di cellule provoca la formazione di squame sulla superficie della pelle. L’infiammazione e il rossore intorno alle squame sono piuttosto comuni. Le tipiche squame psoriasiche sono di colore biancastro-argenteo e si sviluppano in chiazze spesse e rosse. Talvolta, queste chiazze si rompono e sanguinano.

Sindrome nefrosica
Disturbo renale che induce il corpo a eliminare troppe proteine nelle urine. La sindrome nefrosica è solitamente causata da un danno ai grappoli di piccoli vasi sanguigni nei reni che filtrano i rifiuti e l’acqua in eccesso dal sangue.

Eruzione bollosa da farmaci
Si riferisce a reazioni avverse al farmaco che provocano vesciche o bolle piene di liquido. La formazione di vesciche può essere localizzata e lieve, oppure diffusa e grave, persino pericolosa per la vita.

Linfoistiocitosi emofagocitica
Sindrome aggressiva e pericolosa per la vita, caratterizzata da un’eccessiva attivazione immunitaria. Colpisce più frequentemente i neonati dalla nascita ai 18 mesi di età, ma la malattia si osserva anche nei bambini e negli adulti di tutte le età.

Embolia polmonare
L’embolia polmonare è un’ostruzione di una delle arterie polmonari nei polmoni. Nella maggior parte dei casi, l’embolia polmonare è causata da coaguli di sangue che raggiungono i polmoni dalle vene profonde delle gambe o, raramente, da vene di altre parti del corpo (trombosi venosa profonda). Poiché i coaguli bloccano il flusso sanguigno verso i polmoni, l’embolia polmonare può essere pericolosa per la vita.

Coaguli di sangue
Massa gelatinosa di fibrina e cellule del sangue formata dalla coagulazione del sangue.

Trombofilia
Una malattia del sangue che rende più probabile la coagulazione del sangue nelle vene e nelle arterie. Questa è anche nota come condizione “ipercoagulabile” perché il sangue si coagula o si coagula più facilmente.

Episodio iTTP
Una microangiopatia trombotica rara e pericolosa per la vita, causata da una grave carenza di ADAMTS13 (una disintegrina e metalloproteinasi con motivi di trombospondina 13), che si manifesta nel 30-50% dei pazienti.

Stato epilettico refrattario
Può essere definito come uno stato epilettico (crisi) che continua nonostante il trattamento con benzodiazepine e un farmaco antiepilettico. L’RSE dovrebbe essere trattato tempestivamente per prevenire morbilità e mortalità; tuttavia, sono disponibili scarse evidenze a supporto della scelta di trattamenti specifici.

Retinopatia sierosa centrale
Una condizione medica in cui il liquido si accumula dietro la retina dell’occhio. Può causare una perdita della vista improvvisa o graduale a causa del distacco della retina centrale. Questa zona centrale è chiamata macula.

Reazioni cutanee
Gruppo di reazioni avverse ai farmaci potenzialmente letali che coinvolgono la pelle e le mucose di varie aperture del corpo come gli occhi, le orecchie e l’interno del naso, della bocca e delle labbra.

Malattia da prioni
Le malattie da prioni comprendono diverse condizioni. Un prione è un tipo di proteina che può innescare un ripiegamento anomalo delle proteine normali nel cervello. Le malattie da prioni o encefalopatie spongiformi trasmissibili (TSE) sono una famiglia di rari disturbi neurodegenerativi progressivi che colpiscono sia l’uomo che gli animali. Si distinguono per i lunghi periodi di incubazione, le caratteristiche alterazioni spongiformi associate alla perdita di neuroni e la mancata induzione di una risposta infiammatoria.

Infiammazione del SNC
Malattia che causa l’infiammazione delle piccole arterie e vene del cervello e/o del midollo spinale. Il cervello e il midollo spinale costituiscono il sistema nervoso centrale. L’intenso interesse per l’infiammazione del sistema nervoso centrale deriva dal suo ruolo potenziale in malattie quali lesioni cerebrali acute, ictus, epilessia, sclerosi multipla, malattia del motoneurone, disturbi del movimento e malattia di Alzheimer, e più recentemente in alcuni disturbi psichiatrici.

Demielinizzazione del SNC
Una malattia demielinizzante è una condizione che provoca un danno al rivestimento protettivo (guaina mielinica) che circonda le fibre nervose nel cervello, nei nervi ottici e nel midollo spinale. Quando la guaina mielinica è danneggiata, gli impulsi nervosi rallentano o addirittura si fermano, causando problemi neurologici.

Orofacciale
Un disturbo miofunzionale orofacciale (OMD) si verifica quando si verifica una posizione anormale delle labbra, della mascella o della lingua durante il riposo, la deglutizione o la parola.

Emorragia cerebrale
Include termine: emorragia lobare. Una condizione di emergenza in cui la rottura di un vaso sanguigno provoca emorragia all’interno del cervello.

Virus Varicella Zoster
Il virus varicella-zoster (VZV) è così chiamato perché causa due malattie distinte: la varicella (varicella), in seguito all’infezione primaria, e l’herpes zoster (fuoco di Sant’Antonio), in seguito alla riattivazione del virus latente. La varicella è un’infezione altamente contagiosa con un periodo di incubazione di 10-21 giorni, più comunemente 14-16 giorni, dopo il quale compare una caratteristica eruzione cutanea. La varicella acuta può essere complicata da infezioni batteriche cutanee secondarie, complicazioni emorragiche, cerebellite, encefalite e polmonite virale e batterica.

Eventi avversi a livello nervoso e muscolare
Molti diversi possibili eventi avversi neurologici tra cui encefalite, mielopatia, meningite asettica, meningoradicolite, sindrome simile a Guillain-Barré, neuropatia periferica (incluse mononeuropatia, mononeurite multipla e polineuropatia) nonché sindrome miastenica.

Paralisi oculomotoria
Definisce la diminuzione della forza di un muscolo, che produce un movimento rotatorio ridotto del bulbo oculare nella direzione corrispondente al muscolo paralizzato. Il deficit parziale è chiamato paresi, mentre il deficit completo è chiamato paralisi.

Sindrome di Parsonage-Turner
Un disturbo neurologico caratterizzato da una rapida insorgenza di dolore intenso alla spalla e al braccio. Questa fase acuta può durare da poche ore ad alcune settimane ed è seguita da deperimento e debolezza dei muscoli (amiotrofia) nelle zone colpite.

Neuroretinopatia maculare acuta
Rara malattia retinica acquisita caratterizzata da deficit visivo transitorio o permanente accompagnato dalla presenza di lesioni bruno-rossastre a forma di cuneo nella macula, i cui apici tendono a puntare verso la fovea.

Ulcere Lipschütz (ulcere vaginali)
L’ulcerazione genitale acuta, nota anche come “ulcera Lipschütz” o “ulcus vulvae acutum”, è una condizione rara, autolimitata, non trasmessa sessualmente, caratterizzata dalla rapida insorgenza di ulcerazioni dolorose e necrotiche della vulva o della parte inferiore della vagina.

Nevralgia amiotrofica
Disturbo caratterizzato da episodi di forte dolore e atrofia muscolare (amiotrofia) in una o entrambe le spalle e le braccia. Il dolore nevralgico si avverte lungo il percorso di uno o più nervi e spesso non ha una causa fisica evidente.

Poliartralgia
Dolore in più articolazioni. I sintomi possono includere dolore, dolorabilità o formicolio alle articolazioni e ridotta mobilità. La poliartralgia è simile alla poliartrite, ma non causa infiammazione. Cambiamenti nello stile di vita, rimedi casalinghi e farmaci possono aiutare a gestire i sintomi.

Tiroidite
Il gonfiore, o infiammazione, della ghiandola tiroidea può portare a una produzione eccessiva o insufficiente di ormone tiroideo. Una tempesta tiroidea – o crisi tiroidea – può essere una condizione pericolosa per la vita. Spesso include battito cardiaco accelerato, febbre e persino svenimento. I sintomi possono includere dolore alla gola, sensazione di malessere generale, gonfiore della tiroide e, talvolta, sintomi di una ghiandola tiroidea iperattiva o sintomi di una ghiandola tiroidea ipoattiva.

Cheratolisi (fusione corneale)
Un preludio comune allo sviluppo della perforazione corneale. Questo processo si verifica a causa di condizioni quali infezioni, infiammazioni sterili o lesioni chirurgiche/chimiche alla cornea. Collettivamente, queste condizioni rappresentano una causa significativa di cecità in tutto il mondo.
Artrite
Gonfiore e dolorabilità di una o più articolazioni. I principali sintomi dell’artrite sono dolore articolare e rigidità, che generalmente peggiorano con l’età. I tipi più comuni di artrite sono l’artrosi e l’artrite reumatoide.

Iperplasia timica
Una condizione in cui la ghiandola del timo è infiammata. È spesso accompagnato da malattie autoimmuni come il lupus eritematoso sistemico, la miastenia grave e l’artrite reumatoide.

Tolosa-Hunt Syndrome
Una malattia rara caratterizzata da grave mal di testa periorbitale, insieme a movimenti oculari ridotti e dolorosi (oftalmoplegia). I sintomi di solito colpiscono solo un occhio (unilaterale). Nella maggior parte dei casi, le persone colpite avvertono un dolore acuto e intenso e una diminuzione dei movimenti oculari.

Malattia di Hailey-Hailey
Conosciuto anche come pemfigo cronico benigno, è una rara condizione della pelle che di solito compare nella prima età adulta. Il disturbo è caratterizzato da aree cutanee arrossate, irritate e vesciche che si verificano più spesso nelle pieghe della pelle, come l’inguine, le ascelle, il collo e sotto il seno.

Linfolisi acuta
La distruzione delle cellule linfatiche.

Malattia polmonare interstiziale
Descrive un ampio gruppo di disturbi, la maggior parte dei quali causano cicatrici progressive del tessuto polmonare. Le cicatrici associate alla malattia polmonare interstiziale alla fine influenzano la capacità di respirare e di ottenere abbastanza ossigeno nel flusso sanguigno.

Reazioni cutanee vescicolobollose
Una lesione vescicolobollosa della pelle comprende un gruppo di disturbi dermatologici con caratteristiche clinico-patologiche proteiformi. Di solito si verificano come parte dello spettro di vari disturbi infettivi, infiammatori, indotti da farmaci, genetici e autoimmuni.

Condizioni ematologiche
Disturbi del sangue e degli organi emopoietici.

Emolisi
La distruzione dei globuli rossi.

Mal di testa

Sindrome coronarica acuta
Qualsiasi condizione causata da un’improvvisa riduzione o blocco del flusso sanguigno al cuore.

ANCA Glomerulonephritis
Termine che usiamo quando la vasculite ANCA ha colpito o coinvolto i reni e quando ciò accade si verificano infiammazione e gonfiore nei filtri renali, il che significa che il sistema immunitario del corpo danneggia le sue cellule e i suoi tessuti.

Fantosmia neurologica
Un’allucinazione olfattiva percepita quando non sono presenti odori. Entrambe le distorsioni olfattive sono generalmente descritte come sgradevoli.

Uveite
Include termini: bilaterale. Una forma di infiammazione agli occhi. Colpisce lo strato intermedio del tessuto della parete dell’occhio (uvea). I segnali d’allarme dell’uveite spesso si manifestano all’improvviso e peggiorano rapidamente. Includono arrossamento degli occhi, dolore e visione offuscata.

Alterazioni fisiopatologiche
Funzione alterata in un individuo o in un organo a causa di una malattia. Ad esempio, un’alterazione fisiopatologica è un cambiamento nella funzione distinto da un difetto strutturale.

Miosite infiammatoria
Le miopatie infiammatorie sono un gruppo di malattie che comportano infiammazione muscolare cronica (di lunga durata), debolezza muscolare e, in alcuni casi, dolore muscolare. Miopatia è un termine medico generale utilizzato per descrivere una serie di condizioni che colpiscono i muscoli. Tutte le miopatie causano debolezza muscolare.

Malattia di Still
Un raro tipo di artrite infiammatoria caratterizzata da febbre, eruzione cutanea e dolori articolari. Alcune persone hanno un solo episodio di malattia di Still da adulti. In altre persone, la condizione persiste o si ripresenta. L’infiammazione può distruggere le articolazioni colpite, in particolare i polsi.

Pityriasis Rosea
Un’eruzione cutanea che a volte inizia come una grande macchia sul torace, sull’addome o sulla schiena, seguita da una serie di lesioni più piccole.

Polmonite eosinofila acuta
La forma ad esordio acuto di polmonite eosinofila, una malattia polmonare causata dall’accumulo di eosinofili, un tipo di globuli bianchi, nei polmoni. È caratterizzata da una rapida insorgenza di respiro corto, tosse, affaticamento, sudorazione notturna e perdita di peso.

La sindrome di Sweet
Una condizione rara della pelle caratterizzata da una caratteristica eruzione di minuscole protuberanze che si allargano e sono spesso dolenti al tatto. Possono apparire sulla schiena, sul collo, sulle braccia o sul viso. La sindrome di Sweet, chiamata anche dermatosi neutrofila febbrile acuta, è una condizione cutanea rara.

Perdita dell’udito neurosensoriale
Perdita dell’udito causata da danni all’orecchio interno o al nervo che collega l’orecchio al cervello. La perdita dell’udito neurosensoriale è permanente.

Necrolisi epidermica tossica
Una malattia cutanea pericolosa per la vita caratterizzata da formazione di vesciche e desquamazione della pelle. Questo disturbo può essere causato da una reazione ai farmaci, spesso antibiotici o anticonvulsivanti.

Eventi avversi oculari
La maggior parte degli eventi avversi oculari immuno-correlati (irAE) sono lievi, di basso grado e non pericolosi per la vista, come visione offuscata, congiuntivite e malattie della superficie oculare.

Depressione
Una malattia medica comune e grave che influisce negativamente su come ti senti, come pensi e come agisci. La depressione provoca sentimenti di tristezza e/o perdita di interesse per le attività che un tempo ti piacevano.

Rifiuto dell’allotrapianto di pancreas
Quando le cellule del sangue del corpo identificano il pancreas come estraneo e iniziano a montare un esercito di cellule per attaccare l’organo trapiantato. Sebbene il rigetto acuto possa verificarsi in qualsiasi momento, circa il 15-25% dei casi di rigetto acuto del pancreas si verifica entro i primi tre mesi dopo il trapianto.

Emicorea-emibalismo acuto
L’emiballismo è caratterizzato da movimenti violenti, di ampiezza elevata, di lancio e agitazione confinati su un lato del corpo, mentre l’emicorea è caratterizzata da movimenti irregolari involontari, apparentemente casuali, rapidi e irregolari confinati su un lato del corpo.
Alopecia Areata
Perdita improvvisa di capelli che inizia con una o più chiazze calve circolari che possono sovrapporsi. L’alopecia areata si verifica quando il sistema immunitario attacca i follicoli piliferi e può essere causata da forte stress.

Malattia di Graves
È una malattia autoimmune che causa ipertiroidismo, o tiroide iperattiva. In questa malattia, il sistema immunitario attacca la tiroide e la induce a produrre una quantità di ormoni tiroidei superiore al fabbisogno dell’organismo. La tiroide è una piccola ghiandola a forma di farfalla situata nella parte anteriore del collo. Gli ormoni tiroidei controllano il modo in cui l’organismo utilizza l’energia, quindi influenzano quasi tutti gli organi del corpo, persino il modo in cui batte il cuore. Se non trattato, l’ipertiroidismo può causare gravi problemi al cuore, alle ossa, ai muscoli, al ciclo mestruale e alla fertilità. Durante la gravidanza, l’ipertiroidismo non trattato può causare problemi di salute alla madre e al bambino. La malattia di Graves può anche avere effetti sugli occhi e sulla pelle.

Dermatosi eosinofile
Le malattie cutanee eosinofile, comunemente definite dermatosi eosinofile, si riferiscono a un ampio spettro di patologie cutanee caratterizzate da infiltrazione e/o degranulazione di eosinofili nelle lesioni cutanee, con o senza eosinofilia ematica. La maggior parte delle dermatosi eosinofile rientra nel gruppo delle allergie, tra cui l’eruzione allergica da farmaci, l’orticaria, la dermatite allergica da contatto, la dermatite atopica e l’eczema.

Ipercoagulabilità
La tendenza ad avere trombosi a causa di alcuni difetti molecolari ereditari e/o acquisiti. Le manifestazioni cliniche dell’ipercoagulabilità possono essere devastanti e persino letali.

Orticaria
Un’eruzione cutanea di lividi rotondi e rossi sulla pelle che prude intensamente, a volte con un pericoloso gonfiore, causata da una reazione allergica.

Occlusione della vena centrale
Un’ostruzione di questa vena che causa la fuoriuscita di sangue e di liquido in eccesso nella retina. Questo liquido spesso si raccoglie nell’area della retina responsabile della visione centrale, chiamata macula. Quando la macula è colpita, la visione centrale può diventare sfocata. Nel 6-17% dei casi si verifica un’occlusione venosa del secondo occhio. Non esiste una cura per l’occlusione della vena retinica. Il medico non può sbloccare le vene retiniche. Ciò che può fare è trattare le eventuali complicazioni e proteggere la vista.

Tromboflebite
Condizione in cui un coagulo di sangue in una vena provoca infiammazione e dolore.

Carcinoma spinocellulare
Un tipo di cancro ai polmoni a crescita lenta.

Dolore al petto
Neuropatie infiammatorie acute
Comprende gruppi di disturbi eterogenei caratterizzati da infiltrazione leucocitaria ematogena immunomediata patogena dei nervi periferici, delle radici nervose o di entrambi, con conseguente demielinizzazione o degenerazione assonale o entrambi, e la patogenesi di questi disturbi rimane sfuggente.
Morte cerebrale
Cessazione irreversibile di tutte le funzioni dell’intero cervello, compreso il tronco cerebrale. Una persona cerebralmente morta è morta.
Sindrome di Kounis
La concomitanza di sindromi coronariche acute con condizioni associate all’attivazione dei mastociti, come allergie o ipersensibilità e insulti anafilattici o anafilattoidi che possono coinvolgere altre cellule infiammatorie correlate e interagenti che si comportano come un “gomitolo”.
Linfoma angioimmunoblastico a cellule T
Un tipo di linfoma a cellule T periferiche. Si tratta di un linfoma di alto grado (aggressivo) che colpisce le cellule del sangue chiamate linfociti T. I linfomi di alto grado tendono a crescere più rapidamente di quelli di basso grado. L’AITL colpisce di solito le persone anziane, in genere intorno ai 70 anni, è tipicamente aggressivo con una sopravvivenza mediana inferiore ai 3 anni, anche con un trattamento intensivo.
Gastroparesi
Una condizione che colpisce i muscoli dello stomaco e impedisce il corretto svuotamento dello stomaco.
Asma
Condizione in cui le vie aeree di una persona si infiammano, si restringono, si gonfiano e producono muco in eccesso, che rende difficile la respirazione. L’asma può essere lieve o interferire con le attività quotidiane. In alcuni casi, può portare ad un attacco pericoloso per la vita.
Lesione miocardica
Si riferisce alla morte cellulare dei cardiomiociti ed è definita da un aumento dei valori di troponina cardiaca. Non è considerato solo un prerequisito per la diagnosi di infarto miocardico ma anche un’entità a sé stante e può derivare da condizioni non ischemiche o non cardiache.
Malattie reumatiche infiammatorie autoimmuni
Le malattie reumatiche sono malattie autoimmuni e infiammatorie che inducono il sistema immunitario ad attaccare articolazioni, muscoli, ossa e organi. Le malattie reumatiche sono spesso raggruppate sotto il termine “artrite”, utilizzato per descrivere oltre 100 malattie e condizioni.
Malattie autoimmuni neurologiche
Se soffri di una malattia neurologica autoimmune, il tuo sistema immunitario potrebbe essere eccessivamente attivo e attaccare erroneamente le cellule sane. Questi includono disturbi demielinizzanti del sistema nervoso centrale come la sclerosi multipla e la neuromielite ottica, l’encefalomielite paraneoplastica e altre encefalomielite autoimmuni e la miosite infiammatoria autoimmune e le neuropatie demielinizzanti.
V-REPP
Eruzione di papule e placche correlata al vaccino.
________________________________________________________________________________________________________________________________________________________
Per le ultime patologie citate, per le quali la lista dei studi medici è più breve, potete consultare comunque la lista degli studi a questo link
Fonte: Toba60 & Vivere in modo naturale


Nessun commento:
Posta un commento